Raport
Cała prawda o szczepieniach na COVID-19
Pojawienie się szczepionki przeciwko COVID-19 wywołało wiele pytań i kontrowersji. W naszym raporcie wyjaśniamy najważniejsze wątpliwości. Sprawdzamy, czy szczepionka została właściwie przebadana, jaka jest jej skuteczność oraz jakie może mieć skutki uboczne.
- Z pierwszej części naszego raportu pt. „Narodowy Program Szczepień przeciw COVID-19” dowiesz się wszystkiego na temat programu szczepień przygotowanego przez polski rząd. Znajdziesz tutaj odpowiedzi na najważniejsze pytania dotyczące tego, jak się zaszczepić, gdzie to zrobić, jakie są przeciwskazania i kiedy możesz się zaszczepić. W tej części znajdziesz także aktualne dane na temat trwającego programu szczepień, które na bieżąco są aktualizowane.
- Część druga pt. „Szczepionka na COVID-19: pytania i odpowiedzi” to zbiór 10 najczęściej zadawanych pytań dotyczących szczepionki. Jak działa, jaka jest jej skuteczność, czy przeszła wszystkie wymagane badania, jakie mogą być efekty uboczne, czy producenci zostali zwolnieni z odpowiedzialności?
Cała prawda o szczepieniach na COVID-19
Cała prawda o szczepieniach na COVID-19
Pojawienie się szczepionki przeciwko COVID-19 wywołało wiele pytań i kontrowersji. W naszym raporcie wyjaśniamy najważniejsze wątpliwości. Sprawdzamy, czy szczepionka została właściwie przebadana, jaka jest jej skuteczność oraz jakie może mieć skutki uboczne.
- Z pierwszej części naszego raportu pt. „Narodowy Program Szczepień przeciw COVID-19” dowiesz się wszystkiego na temat programu szczepień przygotowanego przez polski rząd. Znajdziesz tutaj odpowiedzi na najważniejsze pytania dotyczące tego, jak się zaszczepić, gdzie to zrobić, jakie są przeciwskazania i kiedy możesz się zaszczepić. W tej części znajdziesz także aktualne dane na temat trwającego programu szczepień, które na bieżąco są aktualizowane.
- Część druga pt. „Szczepionka na COVID-19: pytania i odpowiedzi” to zbiór 10 najczęściej zadawanych pytań dotyczących szczepionki. Jak działa, jaka jest jej skuteczność, czy przeszła wszystkie wymagane badania, jakie mogą być efekty uboczne, czy producenci zostali zwolnieni z odpowiedzialności?
Część 1: Narodowy Program Szczepień przeciw COVID-19
1. Czym jest Narodowy Program Szczepień?
„Narodowy Program Szczepień przeciw COVID-19” jest rządowym dokumentem służącym zaplanowaniu działań, które mają zagwarantować przeprowadzenie bezpiecznych i skutecznych szczepień wśród Polaków. Obejmuje nie tylko zakup odpowiedniej liczby szczepionek, ich dystrybucję, ale także monitoring przebiegu i efektywności szczepienia oraz bezpieczeństwo Polaków.
Najważniejszym celem „Narodowego Programu Szczepień” jest:
„osiągnięcie poziomu zaszczepienia społeczeństwa umożliwiającego zapanowanie nad pandemią COVID-19 do końca 2021 roku, przy jednoczesnym zachowaniu najwyższych standardów bezpieczeństwa”.
Dokument składa się z dziewięciu rozdziałów dotyczących m. in. skuteczności i bezpieczeństwa szczepionek, procesu zakupów i finansowania, dystrybucji i logistyki, zaleceń medycznych i organizacji punktów szczepień, a także kolejności szczepień.
Polska kontraktuje zakup szczepionek w ramach unijnego porozumienia, zawartego pomiędzy Komisją Europejską a państwami członkowskimi i dotyczącego ustanowienia wspólnego mechanizmu zakupów szczepionek z wyprzedzeniem. Wielkość zamówień jest proporcjonalna do liczby mieszkańców poszczególnych państw. Harmonogram dostaw jest taki sam dla wszystkich krajów (adekwatnie do populacji). Do 12 grudnia 2020 roku KE podpisała sześć umów na zakup z wyprzedzeniem z firmami: Astra Zeneca, Sanofi-GSK, Janssen Pharmaceutica NV, Pfizer / BioNTech, CureVac oraz Moderna.
Polska zdecydowała się na przystąpienie do pięciu z tych umów:
- Astra Zeneca (16 mln zakupionych dawek),
- Janssen Pharmaceutica NV (16,98 mln zakupionych dawek),
- Pfizer / BioNTech (16,74 mln zakupionych dawek),
- CureVac (5,65 mln zakupionych dawek),
- Moderna (6,69 mln zakupionych dawek).
Planowane jest stworzenie funduszu kompensacyjnego dla osób, u których wystąpią niepożądane odczyny poszczepienne (NOP). Szczegółowe zasady tego funduszu zostaną określone w ustawie.
2. Kiedy będzie można zapisać się na szczepienie?
Wszystkie osoby, które skończyły 18 lat, mogą zapisywać się na szczepienie przeciw COVID-19.
Dla osób, które 18. urodziny będą obchodziły w kolejnych dniach, e-skierowania na szczepienia będą wystawiane w dniu ukończenia pełnoletności.
Od 10 maja osoby z niepełnosprawnościami – wraz z opiekunami – mogą zaszczepić się w powszechnych punktach szczepień bez konieczności wcześniejszego umówienia wizyty. Dodatkowo szczepienia mogą odbywać się też m.in. na warsztatach terapii zajęciowej, w zakładach aktywności zawodowej czy centrach i klubach integracji społecznej.
3. Jak można zapisać się na szczepienie?
10 maja ruszyła rejestracja na szczepienie przeciw Covid-19 dla wszystkich chętnych.
1. Zadzwoń na całodobową i bezpłatną infolinię: 989
Możesz to zrobić sam lub poprosić kogoś bliskiego. Do zapisu wystarczy numer PESEL. Numer telefonu komórkowego nie jest wymagany, ale jeśli go podasz, otrzymasz SMS z potwierdzeniem umówienia wizyty na szczepienie. W ten sposób możesz zarejestrować swoich dziadków lub rodziców. Wystarczy, że rozpocznie się odpowiedni etap szczepień i będziesz miał numer PESEL bliskiej osoby.
Podczas rejestracji wybierzesz dokładny termin oraz miejsce szczepienia. Następnie – jeśli podałeś numer telefonu – otrzymasz SMS z potwierdzeniem umówienia wizyty na szczepienie.
2. Wyślij SMS „SzczepimySie” pod numer 664 908 556 lub 880 333 333 o treści: SzczepimySie.
Wysyłając SMS pod jeden z wyżej wskazanych numerów (oba numery prowadzą do jednego systemu), połączysz się z systemem, który pokieruje Cię krok po kroku. Najpierw zostaniesz poproszony o przekazanie numeru PESEL, a potem o przesłanie kodu pocztowego. System zaproponuje Ci najbliższy termin na szczepienie w punkcie położonym blisko Twojego miejsca zamieszkania. Jeśli ten termin nie będzie dla Ciebie dogodny, będziesz mógł wybrać inne daty. Po zarejestrowaniu, na dobę przed szczepieniem otrzymasz SMS przypominającego o terminie i miejscu wizyty.
3. Zarejestruj się elektronicznie poprzez e-Rejestrację dostępną na pacjent.gov.pl
Poprzez e-rejestrację możesz zarejestrować się na dwa sposoby – za pomocą Profilu Zaufanego (to pełna rejestracja) i bez użycia Profilu Zaufanego (to szybka ścieżka).
Pełna rejestracja z Profilem Zaufanym
Wymaga zalogowania się przez Profil Zaufany. System zaproponuje Ci pięć dostępnych terminów w punktach szczepień, które znajdują się blisko Twojego adresu. Jeśli żaden z proponowanych terminów nie będzie Ci pasował albo będziesz chciał zaszczepić się w innym punkcie, w innym mieście – będzie taka możliwość. Wystarczy, że skorzystasz z dostępnej wyszukiwarki i wskażesz dogodną dla Ciebie datę i lokalizację.
Zaraz po dokonaniu rezerwacji, otrzymasz powiadomienie SMS, a następnie ponownie przypomnimy Ci o szczepieniu dzień przed planowanym terminem.
Jeśli chcesz skorzystać z tego sposobu rejestracji, musisz posiadać Profil Zaufany. Jeżeli go nie masz, skontaktuj się z infolinią NFZ 989, bezpośrednio z wybranym punktem szczepień lub skorzystaj ze wsparcia swojej przychodni, albo skorzystaj z tzw. szybkiej rejestracji.
Szybka rejestracja bez Profilu Zaufanego
Możesz skorzystać z szybkiej ścieżki rejestracji na szczepienie – bez logowania się przez Profil Zaufany. Wystarczy, że podasz swój numer PESEL, nazwisko i numer telefonu, a zaproponujemy ci termin i miejsce szczepienia.
Wejdź na stronę Zarejestruj się na szczepienie i przejdź na stronę e-rejestracji. Wybierz jedną z dwóch ścieżek: „szybka rejestracja”. Wpisz dane i kliknij „Zarejestruj się”. Otrzymasz wiadomość SMS z kodem. Wpisz kod w okienko, które pojawiło się po kliknięciu Zarejestruj się. Po zapisaniu się na termin szczepienia, otrzymasz SMS z potwierdzeniem umówienia wizyty na szczepienie z systemu e-zdrowie.
UWAGA! Szybka ścieżka służy tylko do umawiania terminu szczepienia – nie możesz go jednak w ten sposób zmienić lub anulować.
Jeśli dane nie będą się zgadzały, zobaczysz komunikat „Rejestracja nie jest możliwa”. Może się tak zdarzyć jeśli:
• np. podasz błędnie nazwisko lub PESEL
• nie masz przy sobie telefonu i nie możesz podać kodu,
• nie podasz wszystkich potrzebnych danych,
• nie masz wystawionego e-skierowania.
4. Skontaktuj się z wybranym punktem szczepień
Jeżeli chcesz zaszczepić się w konkretnym punkcie szczepień, skontaktuj się z nim. Mapa i dane kontaktowe punktów szczepień dostępne są tutaj. W wybranym przez Ciebie punkcie szczepień nie znalazłeś dogodnego terminu? Zadzwoń na infolinię NFZ pod numer 989. Konsultanci pomogą Ci znaleźć inny punkt szczepień niedaleko od Ciebie i z terminem, który Ci pasuje.
4. Gdzie odbędzie się moje szczepienie?
Rejestrując się na szczepienie, zostanie zaproponowany najbliższy Tobie punkt szczepień. Natomiast listę punktów możesz sprawdzić na https://www.gov.pl/web/szczepimysie/punkty-szczepien.
5. Jak wygląda procedura szczepienia?
Szczepienie odbywać się będzie w pełnym reżimie sanitarnym. Przed szczepieniem otrzymasz kwestionariusz do wypełnienia. Nie ma zaleceń dotyczących szczególnego przygotowania do szczepienia.
Poinformuj personel szczepiący o tym, że:
- miałeś ciężką reakcję alergiczną lub zaburzenia oddychania po jakimkolwiek szczepieniu,
- zemdlałeś po zastrzyku,
- obecnie chorujesz na dowolną chorobę,
- masz problemy z krzepnięciem krwi, łatwo tworzą się u Ciebie siniaki lub przyjmujesz leki przeciwzakrzepowe,
- masz osłabiony układ immunologiczny w wyniku choroby, takiej jak zakażenie wirusem HIV,
- przyjmujesz leki (np. kortykosteroidy) wpływające na odporność oraz leki immunosupresyjne.
Powiedz personelowi o wszystkich lekach stosowanych obecnie lub ostatnio, a także o lekach, które planujesz stosować oraz o jakichkolwiek niedawno otrzymanych szczepionkach.
Nie zostaniesz zaszczepiony(a), jeśli masz ciężką chorobę przebiegającą z gorączką lub ostrą infekcją. Występowanie łagodnej infekcji i/lub niewielkiej gorączki nie powinno prowadzić do przesunięcia szczepienia.
Szczepionka jest podawana domięśniowo, najlepiej w mięsień naramienny. Otrzymasz jedną (w przypadku szczepienia preparatem Johnson&Johnson) lub dwie dawki szczepionki (w przypadku szczepienia preparatem Pfizera, Moderny lub AstraZeneki).
Od 17 maja odstęp pomiędzy pierwszą a drugą dawką szczepionki będzie wynosił minimum 35 dni od daty pierwszego szczepienia.
Szczepionka może nie zapewniać pełnej ochrony przed upływem co najmniej siedmiu dni od otrzymania drugiej dawki.
Po podaniu szczepionki zostaniesz pod obserwacją przez co najmniej 15 minut.
6. Czy szczepienie przeciwko COVID-19 jest obowiązkowe?
7. Jakie korzyści płyną z zaszczepienia się przeciwko COVID-19?
Szczepionka z dużą skutecznością zapobiega rozwinięciu się choroby COVID-19 wywoływanej przez koronawirusa SARS-CoV-2.
Szczepionka to bezpieczna forma ochrony przed COVID-19.
COVID-19 to choroba układu oddechowego charakteryzująca się:
- wysoką gorączką,
- kaszlem,
- dusznościami,
- utratą węchu lub smaku.
Rzadziej pojawiają się takie objawy, jak bóle mięśni i głowy, biegunka, wysypka.
Około 80 proc. przypadków COVID-19 przebiega łagodnie. W 15 proc. przypadków chorzy wymagają terapii tlenowej. W około 5 proc. przypadków konieczna jest intensywna terapia. Na ciężki przebieg choroby narażone są w szczególności (co nie oznacza, że wyłącznie) osoby w podeszłym wieku i z chorobami współistniejącymi.
Powikłania powiązane z COVID-19, które mogą doprowadzić do zgonu chorego, to m.in. niewydolność oddechowa, zespół ostrej niewydolności oddechowej, sepsa i szok septyczny, zakrzepica i zatorowość, a także niewydolność wielonarządowa (m.in. serca, wątroby czy nerek). W rzadkich przypadkach u dzieci chorych na COVID-19 kilka tygodni po infekcji może rozwinąć się zespół ostrej niewydolności zapalnej.
Część osób po przebyciu COVID-19 w dalszym ciągu narzeka na zmęczenie, problemy z oddychaniem czy też problemy neurologiczne.
Szczepionka pozwala uniknąć tego wszystkiego.
Do dnia 26 stycznia 2021 roku na świecie odnotowano ponad 99 mln przypadków COVID-19. Zmarło ponad 2,1 mln osób.
8. Jakie są przeciwskazania do zaszczepienia? Czy kobiety w ciąży albo karmiące piersią mogą się zaszczepić?
Światowa Organizacja Zdrowia stoi na stanowisku, że kobiety w ciąży mogą się zaszczepić, jeżeli korzyści ze szczepienia przewyższają potencjalne ryzyka. Na przykład w sytuacji, kiedy kobieta w ciąży jest w wysokim stopniu narażona na zakażenie się koronawirusem lub kiedy jest ona osobą z chorobami współistniejącymi, co plasuje ją do grupy ryzyka narażonej na ciężki przebieg COVID-19.
CDC informuje, że kobiety w ciąży mogą zostać zaszczepione, zaś szczepionka może uchronić je przed ciężkim przebiegiem COVID-19 – na co są narażone bardziej niż ogół populacji. Trwają obecnie badania nad skutecznością i bezpieczeństwem szczepionek wśród tej grupy, zaś wstępne wyniki są pozytywne – nie wykazano jak do tej pory żadnych zagrożeń, które mogłyby się wiązać ze szczepieniem kobiet w ciąży.
Zespół ekspertów Polskiego Towarzystwa Ginekologów i Położników (PTGiP), na podstawie analizy opublikowanych danych światowych, jak również własnych badań i obserwacji, przychylił się do stanowiska, że szczepionki przeciw COVID-19 powinny być oferowane ciężarnym i kobietom karmiącym.
Jak czytamy w stanowisku, „kobiety ciężarne należą do grupy zwiększonego ryzyka wystąpienia ciężkich przebiegu zakażenia wirusem Sars-Cov-2 . To powinno skłaniać do wdrożenia profilaktyki tej choroby w formie szczepień. Nie stwierdza się obecnie, zwiększonego ryzyka stosowania szczepień przeciw COVID-19 u kobiet w ciąży w stosunku do pozostałej populacji osób w wieku prokreacyjnym, jak również nie ma danych o szkodliwym działaniu szczepionki na rozwój płodu od momentu zapłodnienia”. PTGiP podkreśla jednocześnie, że:
należy każdy przypadek szczepień konsultować z lekarzem położnikiem prowadzącym ciążę.
Zgodnie z informacjami Ministerstwa Zdrowia przeciwwskazaniem do szczepień przeciw COVID-19 jest reakcja anafilaktyczna po podaniu szczepionki przeciw COVID-19 oraz ciężka reakcja alergiczna na substancję czynną lub inny składnik szczepionki. Podanie szczepionki należy także odroczyć w przypadku wystąpienia ostrego przebiegu choroby zakaźnej z gorączką.
Ostatecznie do szczepień kwalifikuje lekarz na podstawie indywidualnej oceny stanu zdrowia pacjenta.
9. Ile niepożądanych odczynów poszczepiennych odnotowano po szczepieniu przeciwko COVID-19?
Od momentu rozpoczęcia szczepień na COVID-19 (od 27 grudnia) odnotowano łącznie 2725 niepożądane odczyny poszczepienne, z czego 2301 miało charakter łagodny – zaczerwienienie oraz krótkotrwała bolesność w miejscu wkłucia (stan na 23 lutego).
Zaszczepiono łącznie 2 759 436 osób (stan na 23 lutego).
Dla porównania w tym samym okresie na COVID-19 zmarło w Polsce 15 318 osób.
10. Jakie jest tempo szczepień w Polsce w porównaniu z innymi krajami europejskimi?
Danych statystycznych odnośnie tempa szczepień w poszczególnych krajach dostarcza portal Our World in Data.
Poniższy wykres prezentuje dane na temat odsetka osób, które otrzymały przynajmniej jedną dawkę szczepionki w Polsce, a także w Wielkiej Brytanii, Niemczech, Francji, Włoszech i Hiszpanii.
Na drugim wykresie prezentowany jest odsetek osób w pełni zaszczepionych.
Część 2: Szczepionka na COVID-19: pytania i odpowiedzi
1. Jak działa szczepionka przeciwko COVID-19?
Obecnie dopuszczone do użytku w Unii Europejskiej są cztery szczepionki na COVID-19: szczepionka Comirnaty wyprodukowana przez firmy Pfizer i BioNTech, szczepionka przedsiębiorstwa Moderna, szczepionka firmy AstraZeneca, opracowana we współpracy z Uniwersytetem Oxfordzkim, a także szczepionka firmy Janssen (Johnson&Johnson).
Głównym zadaniem wszystkich szczepionek jest budowa odporności organizmu poprzez symulację zakażenia danym drobnoustrojem. Mechanizm działania szczepionek jest różny, w zależności od typu. Szczepionka może zawierać żywy, osłabiony lub martwy patogen bądź jego fragmenty (np. szczepionka mRNA).
Zarówno szczepionka Pfizera/BioNTech, jak i szczepionka Moderny są szczepionkami typu mRNA.
Szczepionki AstraZeneki i Janssena są z kolei szczepionkami opartymi na wirusie z rodziny adenowirusów (adenowirus zwierzęcy), który został genetycznie zmodyfikowany, by zawierać białko obecne w koronawirusie SARS-CoV-2. Są to tzw. szczepionki wektorowe. Szczepionka Janssena jest jak dotychczas jedyną zatwierdzoną przez EMA szczepionką jednodawkową.
Jak działa szczepionka mRNA?
Wyjaśnienie mechanizmu działania szczepionki mRNA w przystępnej formie znalazło się w białej księdze „Szczepienia przeciw COVID-19. Innowacyjne technologie i efektywność” przygotowana przez ekspertów zrzeszonych w ramach inicjatywy Nauka przeciw pandemii. W dokumencie czytamy:
„W takiej szczepionce wykorzystuje się kwas rybonukleinowy (RNA) jako matrycę do produkcji białek wirusowych, które mają wywołać produkcję przeciwciał. Samo RNA podane w szczepionce nie jest stabilne i szybko degraduje (dlatego do jej przechowywania wymagane są niskie temperatury). W przypadku szczepionki mRNA materiał genetyczny wirusa nigdy nie wbudowuje się do ludzkiego genomu”.
W komórkach eukariotycznych (czyli m.in. u wszystkich ludzi, zwierząt i roślin) informacja genetyczna o białkach zakodowana jest w olbrzymich cząsteczkach DNA, zwanych chromosomami. Aby dane białko powstało w komórce, odpowiedni fragment chromosomu zwany genem musi zostać przepisany na sekwencje mRNA, które stanowi swoisty komórkowy „przepis na białko”. Ten „przepis” transportowany jest z jądra komórkowego do cytoplazmy, gdzie zachodzi proces translacji, czyli tłumaczenia kodu genetycznego zapisanego w postaci sekwencji RNA na sekwencję aminokwasową białek. Na bazie jednej cząsteczki mRNA może powstać bardzo wiele cząsteczek danego białka.
W taki właśnie sposób, w dużym uproszczeniu, za pomocą mRNA w naszych komórkach powstają białka, które zaangażowane są w niemal wszystkie procesy zachodzące w naszych organizmach. RNA jest nietrwałe. Kiedy spełni swoją rolę i białko zostanie wytworzone, RNA ulega enzymatycznej degradacji w komórkach przez enzymy zwane rybonukleazami, a powstałe w wyniku tego procesu nukleotydy są wykorzystywane przez komórkę. Można więc powiedzieć, że po zdegradowanym mRNA nie pozostaje ślad, z wyjątkiem białka, które kodował.
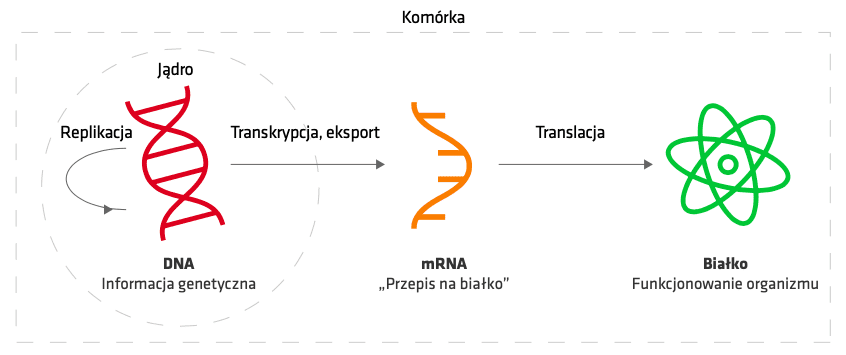
Schemat ekspresji informacji genetycznej od DNA, poprzez mRNA, do białek. Źródło: biała księga „Szczepienia przeciw COVID-19. Innowacyjne technologie i efektywność”
Ostatnie 20 lat to intensywne prace nad rozwojem terapeutycznych mRNA i szereg odkryć, które umożliwiły wykorzystanie mRNA w terapii. Główne osiągnięcia na tym polu to zwiększenie trwałości mRNA, zmniejszenie jego immunogenności (czyli zdolności do wywoływania odpowiedzi ze strony układu odpornościowego) czy rozwiązanie problemu dostarczania mRNA do wnętrza komórek. Wszystko po to, aby z jak najmniejszej ilości mRNA powstało wystarczająco dużo białka wywołującego efekt terapeutyczny.
Technologia mRNA nie jest więc nowa.
Terapia polega na dostarczeniu do komórek pacjenta mRNA kodującego terapeutyczne białko. Może to być białko, które u danego pacjenta nie działa prawidłowo lub powstaje w zbyt małej ilości z powodu choroby. Może to też być białko charakterystyczne dla jakiegoś patogenu, którego zadaniem jest aktywacja układu immunologicznego przeciwko temu patogenowi. Ten ostatni przypadek wykorzystywany jest do opracowania szczepionki mRNA.
W wielu firmach od ponad 10 lat trwają badania kliniczne nad szczepionkami mRNA przeciw nowotworom i innym niż SARS-CoV-2 wirusom, a także nad mRNA leczącym rzadkie choroby genetyczne. To wszystko tłumaczy, dlaczego tak szybko doczekaliśmy się pierwszych szczepionek przeciwko SARS-CoV-2.
Dla przykładu firma Moderna w ciągu ostatnich czterech lat rozpoczęła dziewięć różnych badań klinicznych nad szczepionkami mRNA. Pięć z nich dotyczyło wirusów układu oddechowego (dwa wirusy grypowe, wirus RSV, wirus hMPV oraz wirus PIV3). Naukowcy z Moderny pracowali również nad szczepionką na innego koronawirusa, MERS-CoV-.
Terapeutyczne mRNA, jego skuteczność i bezpieczeństwo są badane na pacjentach w kontekście różnych chorób już od wielu lat (pierwsze badania kliniczne z wykorzystaniem mRNA: rok 2001; bezpośrednie podanie mRNA pacjentowi: rok 2009).
Jak działa szczepionka wektorowa?
Szczepionki wektorowe działają w oparciu o naturalne wirusy, które nie są groźne dla człowieka. W tym celu wykorzystuje się wirusy, które nie wywołują u człowieka choroby, a ich bezpieczeństwo i możliwość stosowania w szczepionkach została potwierdzona, lub wirusy, które nie są w stanie replikować w komórkach ludzkich. Istnieją w związku z tym dwa główne typy szczepionek wektorowych: replikujące i niereplikujące. W szczepionkach wektorowych wirusy służą jako nośnik, na którym umieszcza się instrukcję dla komórki jak wyprodukować określony antygen – białko drobnoustroju, wobec którego ma zostać uzyskana odporność.
Szczepionka AstraZeneki jest przykładem szczepionki niereplikującej, ponieważ zastosowany w niej adenowirus nie jest zdolny do replikacji, nie może też zmutować w naszym organizmie i odzyskać zdolności do namnażania i rozprzestrzeniania się – bez replikacji nie ma mutacji.
W czasie naturalnego zakażenia oraz w czasie transdukcji materiał genetyczny wirusa jest wprowadzany do jądra komórkowego. Nie ulega on jednak integracji z naszym genomem, ale utrzymuje się w jądrze w postaci odrębnej, episomalnej cząsteczki. Wektory te klasyfikowane są m.in. przez Europejską Agencję Leków jako nieintegrujące.
Zastosowanie takiego wektora eliminuje ryzyko samoistnego namnażania się wirusa w ludzkich komórkach, ale też gwarantuje, że osoby szczepione nie będą miały przeciwciał rozpoznających tego wirusa w efekcie wcześniejszych infekcji. Taka „wcześniejsza” odporność spowodowałaby, że zanim wektor dostanie się do komórki, zostanie usunięty przez nasz układ immunologiczny i szczepionka nie zadziała.
Czym są adenowirusy?
Adenowirusy są wirusami DNA, których niewielki genom (26-48 tys. par zasad) znajduje się w sferycznym kapsydzie pozbawionym osłonki lipidowej. Wirusy te zakażają ludzi i wiele gatunków zwierząt. Obecnie znanych jest ich kilkadziesiąt typów. Adenowirusy powodują różne choroby, w tym zakażenia górnych i dolnych dróg oddechowych, ucha, układu pokarmowego, pęcherza moczowego, czy oka. Ze względu na stosunkowo niewielki genom patogeny te już jakiś czas temu zostały uznane za wygodne narzędzie to transferu informacji do komórki, szczególnie, że możliwe jest opracowanie ich wariantów niezdolnych do namnażania się lub wręcz wykorzystanie wirusów, które naturalnie nie zakażają człowieka, nie są w stanie replikować w komórkach ludzkich i nie wywołują choroby.
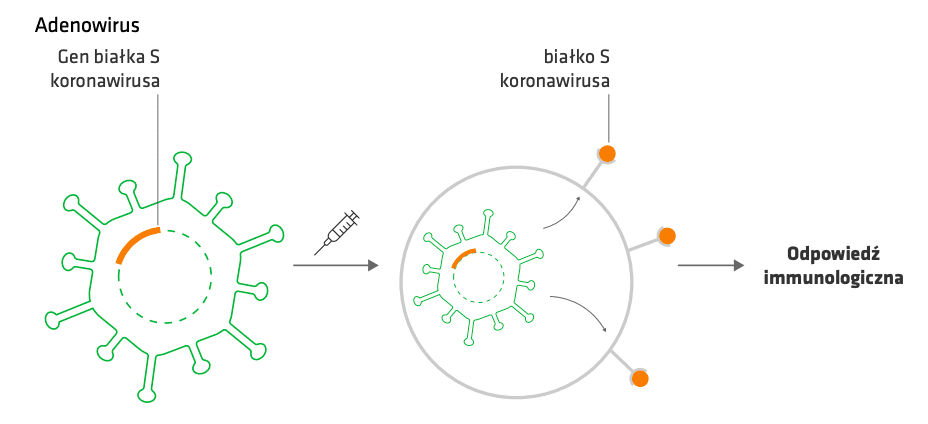
Schemat działania szczepionki wektorowej. Źródło: biała księga „Szczepienia przeciw COVID-19. Innowacyjne technologie i efektywność”
Czym się różnią szczepionki mRNA od szczepionek wektorowych?
Podstawowa różnica polega na sposobie w jaki dostarczana jest instrukcja dla ludzkich komórek: jak wyprodukować białko S koronawirusa. W przypadku szczepionek RNA za transport informacji odpowiada cząsteczka informacyjnego RNA (mRNA), natomiast w szczepionce wektorowej informacja jest transportowana w postaci DNA i dopiero w komórce jest przepisywana na mRNA. Dalsze kroki są identyczne dla obu rodzajów szczepionek.
Istotną różnicą pomiędzy szczepionkami opartymi o mRNA a wektorowymi są warunki, w których muszą być one przechowywane. Podczas gdy te pierwsze wymagają bardzo niskich temperatur, szczepionki drugiego typu nie są mrożone i mogą być długotrwale przechowywane w lodówce (2-8°C).
2. Jaka jest skuteczność szczepionki?
Comirnaty
Do badań nad skutecznością szczepionki Comirnaty wytypowano około 44 tys. uczestników, którzy w odstępie 21 dni otrzymali dwie dawki szczepionki mRNA przeciw COVID-19 (połowa osób) lub placebo (druga połowa osób). Uczestnicy nie wiedzieli, czy otrzymują prawdziwą szczepionkę, czy placebo.
W analizach skuteczności uwzględniono uczestników, którzy otrzymali drugą dawkę szczepionki w ciągu od 19 do 42 dni od pierwszej dawki szczepionki (ponad 36 tys. osób). Badania wykazały zmniejszenie o 95 proc. liczby objawowych przypadków COVID-19 wśród osób, które otrzymały szczepionkę (osiem zakażeń na 18 198 uczestników) w porównaniu z osobami, które otrzymały placebo (162 zakażenia na 18 325 uczestników).
Oznacza to, że szczepionka Comirnaty wykazuje 95-procentową skuteczność w zapobieganiu COVID-19, także wśród osób z grup ryzyka, które są narażone na ciężki przebieg COVID-19.
Moderna
Do badań nad skutecznością szczepionki Moderny wytypowano około 30 tys. osób. Połowa z nich otrzymała prawdziwą szczepionkę, połowa placebo. Uczestnicy nie wiedzieli, czy otrzymują prawdziwą szczepionkę, czy placebo.
Populacja objęta główną analizą skuteczności obejmowała 28 207 uczestników, którzy przyjęli dwie dawki szczepionki. Mediana wieku uczestników wynosiła 53 lata (przedział 18-94 lata). Dopuszczalny przedział czasowy podania drugiej dawki wyniósł od -7 do +14 dni (planowane podanie w 29. dniu).
Badania wykazały zmniejszenie o 94,1 proc. liczby objawowych przypadków COVID-19 wśród osób, które otrzymały szczepionkę (11 zakażeń na 14 134 uczestników), w porównaniu z osobami, które otrzymały placebo (185 zakażeń na 14 073 uczestników).
Badanie wykazało również skuteczność szczepionki na poziomie 90,9 proc. wśród osób z grup ryzyka narażonych na ciężki przebieg COVID-19.
AstraZeneca
W badaniach nad skutecznością szczepionki AstraZeneki wzięło udział około 24 tys. osób, z których połowa otrzymała prawdziwy preparat, a połowa – placebo. Badania byly prowadzone w Wielkiej Brytanii, Brazylii i Republice Południowej Afryki.
Skuteczność szczepionki oszacowano na podstawie wyników badań z Wielkiej Brytanii i Brazylii. Szczepionka zademonstrowała około 60-procentową skuteczność w ograniczaniu liczby objawowych przypadków COVID-19 (64 przypadki choroby na 5258 zaszczepionych przy 154 przypadkach na 5210 osób, które otrzymały placebo).
Europejska Agencja Leków podkreśla, że większość uczestników badania była w wieku od 18 do 55 lat, co oznacza, że uzyskane wyniki nie były wystarczające dla oszacowania skuteczności szczepionki w przypadku osób starszych (powyżej 55. roku życia). jednak z uwagi na istniejące dane dotyczące skuteczności innych szczepionek na COVID-19 wśród grupy senioralnej, a także fakt, że reakcja immunologiczna na szczepionkę AstraZeneki jest widoczna wśród osób starszych, eksperci EMA uznali, że szczepionkę można stosować w starszych grupach wiekowych.
Więcej informacji na ten temat skuteczności szczepionki AstraZeneki wśród seniorów uzyskamy, kiedy otrzymamy wyniki z trwających obecnie badań uwzględniających większy odsetek takich osób.
Janssen
W badaniach nad skutecznością szczepionki wzięło udział ponad 44 tys. uczestników powyżej 18 roku życia z krajów Ameryki Południowej, Stanów Zjednoczonych i RPA. Połowa otrzymała szczepionkę, a połowa – placebo.
Badania wykazały 67-procentową skuteczność w zapobieganiu objawowym przypadkom COVID-19 po upływie 2 tygodni od momentu podania szczepionki (116 przypadków na 19 630 zaszczepionych, przy 348 przypadkach na 19 691 osób z grupy placebo).
3. Czy można zarazić się koronawirusem ze szczepionki?
Nie.
Zarówno szczepionka Comirnaty, jak i szczepionka firmy Moderna są szczepionkami typu mRNA, co oznacza, że
nie zawierają żywego wirusa SARS-CoV-2. Zarażenie się koronawirusem ze szczepionek Pfizera i Moderny jest niemożliwe, gdyż tego wirusa w tych szczepionkach po prostu nie ma.
W szczepionce dostarczany jest przepis na tylko jedno białko wirusa (spośród kilkudziesięciu białek wirusowych oraz materiału genetycznego wirusa niezbędnych dla jego istnienia), dzięki czemu absolutnie nie ma możliwości pojawienia się infekcji.
Podobna sytuacja ma miejsce w przypadku szczepionek wektorowych AstraZeneki i Janssena, które oparte są o zmodyfikowanego genetycznie zwierzęcego adenowirusa i również nie zawierają koronawirusa wywołującego COVID-19.
4. Czy szczepionka przeszła wszystkie wymagane badania?
Tak.
Dopuszczone do użytku szczepionki Pfizera, Moderny i AstraZeneki przeszły taką samą ścieżkę, jak wszystkie inne szczepionki i produkty medyczne zatwierdzane przez Europejską Agencję Leków. Oznacza to przede wszystkim, że:
nie ominięto żadnego z wymaganych etapów badań nad skutecznością i bezpieczeństwem szczepionki.
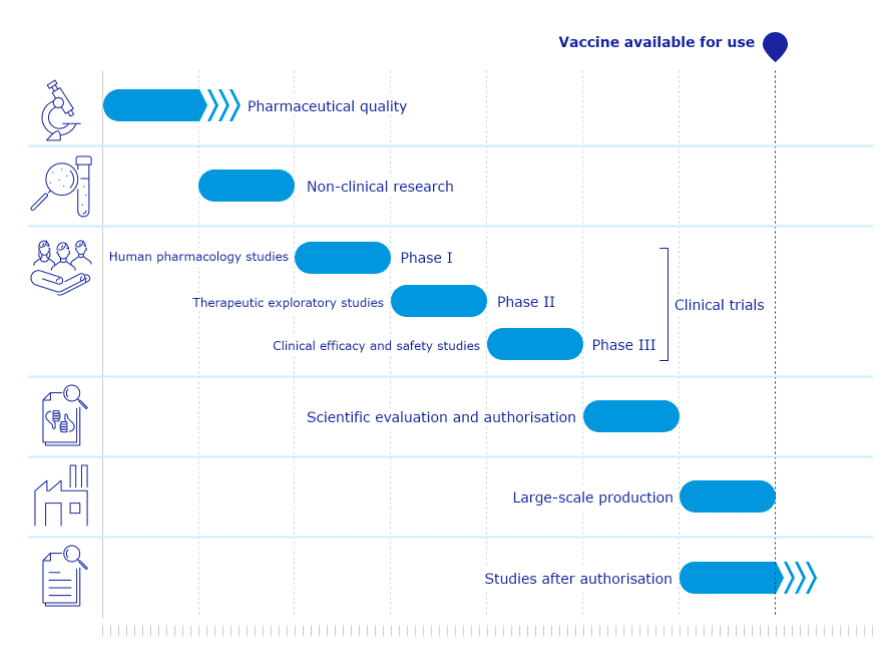
Opracowanie nowej szczepionki to zazwyczaj długi i złożony proces, składający się z wielu faz.
Dlaczego szczepionkę na COVID-19 udało się więc opracować tak szybko?
Badania kliniczne nad szczepionkami dzielą się na trzy zasadnicze fazy:
- Faza I – obejmuje ograniczoną grupę od 20 do 100 zdrowych ochotników. Badania tej fazy mają za zadanie potwierdzić, czy szczepionka u ludzi zachowuje się w sposób, który był potwierdzony w testach laboratoryjnych i na zwierzętach. Weryfikuje się, czy szczepionka wywołuje oczekiwaną reakcję odpornościową i czy jest bezpieczna, aby móc ją skierować do szerszych badań. Poszukiwana jest również odpowiedź na pytanie, jaka dawka preparatu będzie najbardziej odpowiednia.
- Faza II – obejmuje kilkuset ochotników. Podczas tej fazy kontynuuje się badania nad najbardziej adekwatną dawką szczepionki. Sprawdza się również, ile dawek szczepionki jest potrzebne do uzyskania wymaganego poziomu przeciwciał w organizmie, a także jakie są najczęstsze efekty uboczne stosowania szczepionki. Podczas badań II fazy weryfikuje się ponadto, czy szczepionka wywołuje pożądaną reakcję odpornościową wśród szerszej populacji. Na tej podstawie można wysnuwać wstępne wnioski na temat jej skuteczności.
- Faza III – obejmuje tysiące ochotników. Podczas tej fazy weryfikuje się skuteczność szczepionki, zestawiając ją w dużej próbie badawczej z placebo lub alternatywnymi metodami leczenia, które są podawane części uczestników. W trakcie III fazy bada się także rzadziej występujące efekty uboczne szczepionki.
Szczepionki na COVID-19 przeszły z powodzeniem wszystkie trzy fazy badań.
Oznacza to, że ich bezpieczeństwo i skuteczność była weryfikowana przez Europejską Agencję Leków zgodnie z takimi samymi procedurami, jakie dotyczą innych produktów medycznych, w tym szczepionek dopuszczanych do użytku.
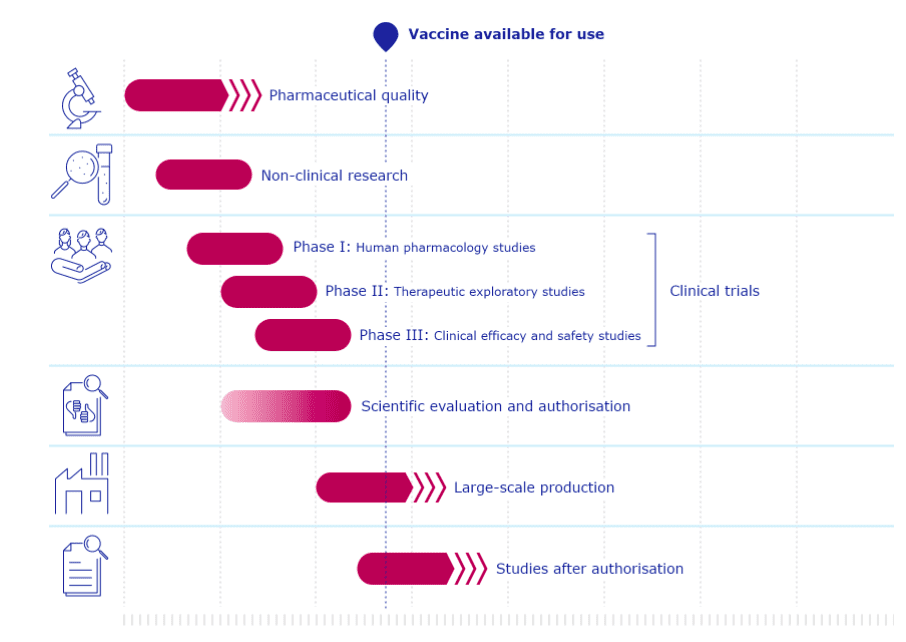
Z uwagi na bezprecedensowe zagrożenie zdrowia publicznego wywołane pandemią COVID-19 Europejska Agencja Leków podjęła działania na rzecz przyspieszenia prac nad szczepionką. W tym celu EMA zastosowała specjalną procedurę etapowego przeglądu wyników badań (rolling review), polegającą na ocenie napływającej dokumentacji na bieżąco.
Dzięki przeglądom etapowym EMA może rozpocząć ocenę danych, gdy prace nad opracowywaniem szczepionki są jeszcze w toku i zanim podmiot opracowujący szczepionkę złoży wniosek o pozwolenie na dopuszczenie do obrotu. W ramach rolling review oceniane są dane dotyczące jakości szczepionki oraz wyniki badań laboratoryjnych. EMA analizuje również wyniki dotyczące skuteczności szczepionki i wstępne dane dotyczące bezpieczeństwa stosowania uzyskane z szeroko zakrojonych badań klinicznych w miarę ich udostępniania. Znacznie skraca to normalny czas oceny, przy jednoczesnym zachowaniu zasad jakości, bezpieczeństwa i skuteczności. Do przeglądów etapowych powołano specjalną grupę ekspertów – grupę zadaniową EMA ds. pandemii COVID-19 – zajmującą się opracowywaniem, zatwierdzaniem i monitorowaniem bezpieczeństwa stosowania szczepionek przeciwko COVID-19 i odpowiedzialną za dogłębną ocenę danych naukowych. Dzięki temu kiedy podmiot występuje o pozwolenie na dopuszczenie do obrotu, ocena formalna może przebiegać znacznie szybciej, ponieważ dane zostały już przeanalizowane podczas przeglądu etapowego.
Komisja Europejska zapewnia również jak najszybsze przeprowadzenie procesu wydawania pozwolenia na dopuszczenie do obrotu poprzez skrócenie działań administracyjnych, takich jak okres konsultacji z państwami członkowskimi, oraz umożliwienie tłumaczenia druku informacyjnego na wszystkie języki urzędowe w pierwszej kolejności w formie elektronicznej, aby zaoszczędzić czas.
Podczas gdy średni standardowy proces dopuszczania produktów leczniczych trwa 67 dni, z czego 22 dni są przeznaczone na konsultacje z państwami członkowskimi, dzięki zastosowaniu przepisów specjalnie przewidzianych w prawodawstwie UE na wypadek sytuacji zagrożenia Komisja będzie mogła wydać pozwolenie na dopuszczenie do obrotu szczepionki w ciągu trzech dni od pozytywnego zalecenia EMA.
Poniżej przedstawiamy zobrazowane tempo prac nad „zwykłą” szczepionką.
A tutaj przebieg tych samych procedur w przypadku szczepionki na COVID-19.
Szczepionki Pfizera, Moderny i AstraZeneki zostały zatwierdzone w ramach procedury tzw. warunkowego pozwolenia na dopuszczenie do obrotu.
Warunkowe pozwolenie na dopuszczenie do obrotu gwarantuje, że nadzór nad bezpieczeństwem farmakoterapii, wszelkie kontrole produkcji, w tym kontrole serii szczepionek i inne obowiązki po wydaniu pozwolenia, mają zastosowanie w prawnie wiążący sposób i są poddawane ciągłej ocenie przez komitety naukowe EMA, a w razie potrzeby mogą zostać podjęte działania regulacyjne. W szczególności:
- Warunkowe pozwolenie na dopuszczenie do obrotu zapewnia ścisłe monitorowanie, za pośrednictwem unijnego systemu nadzoru nad bezpieczeństwem farmakoterapii, bezpieczeństwa stosowania leków w całej UE.
- Zapewnia ono monitorowanie bezpieczeństwa stosowania po wydaniu pozwolenia i umożliwia gromadzenie dodatkowych danych w uporządkowany sposób. Producent szczepionki w ramach pozwolenia wdraża plan zarządzania ryzykiem zgodnie z ustaleniami sprzed wydania pozwolenia.
- Produkcja i dystrybucja szczepionek podlegają takim samym wymaganiom i stałym kontrolom co wszystkie leki dopuszczone do obrotu. Monitorowanie procesów produkcyjnych gwarantuje, że lek jest wytwarzany i kontrolowany zgodnie z wysokimi standardami farmaceutycznymi.
Dzięki takiemu pozwoleniu gwarantuje się bezpieczeństwo stosowania, skuteczność i jakość szczepionki oraz to, że korzyści płynące ze szczepionki przeważają nad ryzykiem, a jednocześnie umożliwia się podmiotom opracowującym szczepionki przedłożenie dodatkowych danych również po wydaniu pozwolenia na dopuszczenie do obrotu (w przeciwieństwie do zwykłego pozwolenia na dopuszczenie do obrotu, kiedy to wszystkie dane należy przedłożyć przed udzieleniem licencji).
Na potrzeby oceny EMA przeprowadza niezależny, dokładny i rzetelny przegląd wszystkich danych przedstawionych przez podmiot opracowujący szczepionkę. Proces ten obejmuje kilka mechanizmów kontroli oraz równowagi i opiera się na systemie wzajemnych ocen z udziałem wielu ekspertów: dwóch sprawozdawców odpowiedzialnych za ocenę, osoby przeprowadzającej ocenę wzajemną, wyspecjalizowanych komitetów i grup roboczych (np. Komitet ds. Oceny Ryzyka w ramach Nadzoru nad Bezpieczeństwem Farmakoterapii w odniesieniu do bezpieczeństwa, Grupa Robocza ds. Biologii i Biotechnologii w odniesieniu do jakości) i Komitetu EMA ds. Produktów Leczniczych Stosowanych u Ludzi (z udziałem członków ze wszystkich państw członkowskich), który wydaje zalecenie.
Komitet ds. Produktów Leczniczych Stosowanych u Ludzi wydaje pozytywne zalecenie tylko wtedy, gdy dowody w sposób przekonujący wskazują, że korzyści płynące ze szczepień są większe niż jakiekolwiek ryzyko związane ze szczepionką.
Warunkowe pozwolenie na dopuszczenie do obrotu jest ważne przez rok, może być odnawialne i przewiduje takie same prawa oraz taką samą odpowiedzialność posiadacza jak w przypadku standardowego pozwolenia na dopuszczenie do obrotu. Ponadto posiadacz warunkowego pozwolenia na dopuszczenie do obrotu ma szczególne obowiązki, takie jak ukończenie lub przeprowadzenie nowych badań w określonym terminie w celu potwierdzenia, że stosunek korzyści do ryzyka pozostaje dodatni.
5. Jakie mogą być efekty uboczne szczepionki przeciwko COVID-19?
Comirnaty
Najczęstsze działania niepożądane związane ze stosowaniem szczepionki Comirnaty były zwykle łagodne lub umiarkowane i ustępowały w ciągu kilku dni po szczepieniu. Do najczęstszych objawów należą: ból i obrzęk w miejscu wstrzyknięcia, zmęczenie, ból głowy, ból mięśni i stawów, dreszcze i gorączka. Objawy wystąpiły u więcej niż 1 na 10 osób.
Zaczerwienienie w miejscu wstrzyknięcia i nudności występowały u mniej niż 1 na 10 osób. Swędzenie w miejscu wstrzyknięcia, ból kończyny, powiększenie węzłów chłonnych, trudności w zasypianiu i złe samopoczucie były niezbyt częstymi działaniami niepożądanymi (występującymi u mniej niż 1 na 100 osób).
Osłabienie mięśni po jednej stronie twarzy (ostre porażenie obwodowe twarzy lub porażenie) występowało rzadko, u mniej niż 1 na 1000 osób.
Przy stosowaniu Comirnaty wystąpiły także reakcje alergiczne, w tym – w bardzo rzadkich przypadkach – również poważna reakcja alergiczna (anafilaksja).
Moderna
Najczęstsze działania niepożądane związane ze szczepionką przeciw COVID-19 Moderny odnotowane w badaniu były zwykle łagodne lub umiarkowane i ustępowały w ciągu kilku dni po szczepieniu. Obejmowały ból i obrzęk w miejscu wstrzyknięcia, zmęczenie, dreszcze, gorączkę, obrzęk lub tkliwość węzłów chłonnych pod pachą, ból głowy, ból mięśni i stawów, nudności i wymioty. Działania niepożądane wystąpiły u więcej niż 1 na 10 osób.
Zaczerwienienie, pokrzywka i wysypka w miejscu wstrzyknięcia wystąpiły u mniej niż 1 na 10 osób. Swędzenie w miejscu wstrzyknięcia wystąpiło u mniej niż 1 na 100 osób. Obrzęk twarzy, który może występować u osób, które w przeszłości otrzymywały zastrzyki kosmetyczne twarzy, oraz osłabienie mięśni po jednej stronie twarzy (ostre porażenie obwodowe twarzy lub porażenie) występowały rzadko, u mniej niż 1 na 1000 osób.
Przy stosowaniu szczepionki wystąpiły także reakcje alergiczne, w tym – w bardzo rzadkich przypadkach – również poważna reakcja alergiczna (anafilaksja).
AstraZeneca
Najczęstsze efekty uboczne przy stosowaniu szczepionki AstraZeneki były łagodne lub umiarkowane i ustępowały w ciągu kilku dni po szczepieniu. Wśród objawów nieporządanych znalazły się ból i wrażliwość w miejscu ukłucia, ból głowy, zmęczenie, bóle mięśniowe, ogólne pogorszenie samopoczucia, dreszcze, gorączka, bóle stawów i nudności. Wspomniane efekty występowały u więcej niż 1 na 10 osób. U mniej niż 1 na 10 osób występowały wymioty i biegunka. Spadek apetytu, zawroty głowy, potliwość, bóle brzucha i wysypka odnotowano u mniej niż 1 na 100 osób.
Wystąpiły także rzadkie reakcje alergiczne.
Europejska Agencja Leków informuje, że w przypadku osób zaszczepionych preparatem AstraZeneki możliwe są bardzo rzadkie przypadki wystąpienia zakrzepicy i małopłytkowości, w niektórych przypadkach z towarzyszącym krwawieniem. Obejmuje to ciężkie przypadki objawiające się zakrzepicą żylną, w tym w miejscach nietypowych, takich jak zakrzepica zatok żylnych mózgu, zakrzepica żył trzewnych i zakrzepica tętnicza, współistniejące z małopłytkowością. Niektóre przypadki zakończyły się zgonem.
Większość tych przypadków wystąpiła w ciągu pierwszych czternastu dni po szczepieniu i dotyczyła głównie kobiet w wieku poniżej 60 lat.
Pracownicy służby zdrowia powinni zwracać uwagę na przedmiotowe i podmiotowe objawy choroby zakrzepowo-zatorowej i (lub) małopłytkowości. Osoby zaszczepione powinny zostać poinstruowane, aby natychmiast zgłosiły się do lekarza, jeśli po szczepieniu pojawią się objawy takie jak duszność, ból w klatce piersiowej, obrzęk nóg, uporczywy ból brzucha. Ponadto każda osoba, u której po szczepieniu wystąpią objawy neurologiczne, w tym silne lub uporczywe bóle głowy lub niewyraźne widzenie, lub u której po kilku dniach od szczepienia wystąpią zasinienia skóry (wybroczyny) poza miejscem podania szczepionki, powinna natychmiast zgłosić się do lekarza.
EMA podtrzymuje stanowisko, że korzyści płynące z zaszczepienia się szczepionką AstraZeneki przewyższają potencjalne ryzyko związane z możliwością wystąpienia zakrzepicy, dlatego rekomenduje kontynuowanie szczepień tym preparatem.
6. Czym jest anafilaksja? Jakie jest ryzyko jej wystąpienia w przypadku szczepionki na COVID-19?
Reakcja anafilaktyczna (inaczej anafilaksja) to ciężka, zagrażająca życiu reakcja uogólniona lub systemowa reakcja nadwrażliwości, w trakcie której konieczne jest zastosowanie adrenaliny lub hospitalizacja pacjenta.
Reakcja anafilaktyczna jest znanym, bardzo rzadko występującym niepożądanym odczynem poszczepiennym. Do anafilaksji dochodzi zazwyczaj kilka-kilkanaście minut po podaniu szczepionki.
Reakcje takie zdarzają się bardzo rzadko, z częstością szacowaną na 1-1,3/1 000 000 podanych dawek (bez względu na rodzaj szczepionki), a jeśli wystąpią, bezwzględnie wymagają leczenia w szpitalu.
Anafilaksja może wystąpić po podaniu jakiejkolwiek szczepionki. Takie ryzyko dotyczy również szczepionki mRNA przeciw COVID-19 firm Pfizer i BioNTech oraz szczepionki mRNA firmy Moderna. Dlatego po zaszczepieniu pacjent powinien przez 15 minut pozostać w miejscu szczepienia, aby w przypadku wystąpienia anafilaksji personel mógł natychmiast podjąć leczenie.
W związku z informacjami o rzadkich przypadkach anafilaksji poszczepiennej Zespół Ekspertów pod kierunkiem Konsultanta Krajowego w dziedzinie Alergologii wydał rekomendacje dotyczące stosowania szczepionki. Wśród zaleceń znalazło się odstąpienie od szczepień osób z wywiadem uogólnionej reakcji alergicznej po pierwszej dawce szczepionki lub na którykolwiek składnik szczepionki oraz zachowanie szczególnej ostrożności przy podejmowaniu decyzji o szczepieniu pacjentów z wywiadem anafilaksji na takie czynniki jak leki, inne szczepionki, lateks, pokarmy, jady owadów, czynniki fizykalne i inne.
Alergolodzy zalecają szczegółowe omówienie z pacjentem, u którego wcześniej wystąpiła anafilaksja, kwestii dotyczących korzyści ze szczepienia w porównaniu do potencjalnego ryzyka związanego z niezaszczepieniem przeciw COVID-19.
Zespół zaleca, by ze szczepień nie rezygnowały osoby z innymi niż opisane w rekomendacji stanami alergii oraz u osoby z kontrolowaną astmą oskrzelową.
Eksperci podkreślili również znaczenie prowadzenia szczepień w warunkach umożliwiających natychmiastową pomoc specjalistyczną w sytuacji wystąpienia anafilaksji i jej leczenie zgodnie z algorytmem postępowania.
7. Czytałem w internecie o osobie, która zmarła po zaszczepieniu na COVID-19. Czy to prawda?
Rozpoczęte szczepienia przeciwko COVID-19 przyciągają olbrzymią uwagę opinii publicznej. Debata nierzadko obfituje w emocjonalne i pozamerytoryczne argumenty ze strony ruchów antyszczepionkowych, które rozpowszechniają dezinformację na temat trwającej pandemii COVID-19, jak również samych szczepionek.
Korzystają na tym media, które często publikują nierzetelne artykuły z krzykliwymi, clickbaitowymi tytułami sugerującymi związek przyczynowo-skutkowy pomiędzy szczepieniami a zgonem. Tego typu publikacje mają na celu przyciągnąć uwagę czytelnika, a nie w sposób obiektywny przedstawić daną sytuację. Z dużym sceptycyzmem należy więc podchodzić do wszelkich medialnych doniesień, które próbują zasugerować czytelnikowi istnienie związku pomiędzy faktem zaszczepienia a śmiercią osoby zaszczepionej.
W przypadku masowego programu szczepień, który jest obecnie prowadzony na całym świecie, nieuniknione jest to, że część z osób zaszczepionych umrze niedługo po zaszczepieniu w okolicznościach, które są całkowicie z tym szczepieniem niezwiązane. Warto też zwrócić uwagę, że szczepienia kierowane są w pierwszej kolejności do grup najbardziej narażonych na ciężki przebieg COVID-19 (a więc osób w podeszłym wieku, z chorobami współistniejącymi), w przypadku których ryzyko zgonu i tak jest już zdecydowanie podwyższone.
Każdy przypadek zgonu po szczepieniu jest badany przez krajowe i międzynarodowe instytucje odpowiedzialne za bezpieczeństwo szczepień.
18 stycznia polskie media obiegła wiadomość o rzekomo powiązanych ze szczepionką zgonach w Norwegii. Jak się jednak okazało, oficjalne stanowisko Norweskiej Agencji Leków nie uprawniało do wyciągania wniosków o istnieniu związku przyczynowo-skutkowego pomiędzy faktem zaszczepienia a śmiercią tych osób. O sprawie pisaliśmy w tej analizie.
Chcąc zweryfikować prawdziwość sensacyjnie brzmiących doniesień medialnych warto sięgnąć po wiarygodne, oficjalne i możliwie pierwotne źródła – czyli informacje pochodzące z instytucji odpowiedzialnych za bezpieczeństwo medyczne danego kraju (krajowe ministerstwo zdrowia czy też urząd regulacyjny zatwierdzający stosowanie danego leku).
Zachęcamy również do kontaktu z organizacjami fact-checkingowymi, zwłaszcza pochodzącymi z kraju, którego dotyczy podejrzana informacja. Lista organizacji zrzeszonych w Międzynarodowej Sieci Fact-Checkingowej IFCN znajduje się pod tym linkiem.
Pamiętajmy też, że najlepszą szczepionką na trwającą infodemię wywołaną rozprzestrzeniającym się wirusem fake newsów, jest krytyczny umysł.
8. Czy szczepionka może modyfikować DNA?
Teza, że szczepionka mRNA przeciw COVID-19 może modyfikować ludzki genom, jest niezgodna z podstawowymi zasadami biologii komórki. mRNA w szczepionce przeciw COVID-19 zawiera informację o syntezie białka S (kolca) SARS-CoV-2. mRNA jest zamknięte w nanocząsteczkach lipidowych, które pełnią rolę ochronną (mRNA nie ulega dzięki temu od razu degradacji) oraz pomagają w transporcie RNA do komórki (ułatwiają przenikanie przez błonę komórkową komórek człowieka). Dzięki temu mRNA ze szczepionki wnika do cytoplazmy komórki osoby zaszczepionej, po czym dochodzi tam do produkcji białka S koronawirusa. Białko to jako antygen posiada silne właściwości immunogenne, dzięki czemu pobudza układ odpornościowy człowieka do produkcji przeciwciał neutralizujących i odpowiedzi komórkowej.
Materiałem genetycznym człowieka jest dwuniciowe DNA, które znajduje się w jądrze komórkowym. Jądro komórkowe od reszty komórki oddzielone jest błoną. mRNA podawane w szczepionce ulega translacji na rybosomach w cytoplazmie, nie dostaje się do jądra komórkowego, a zatem nie może integrować się z chromosomalnym DNA człowieka. Dodatkową barierą są różnice chemiczne miedzy mRNA i DNA. Szczepionka mRNA nie ma możliwości modyfikowania genomu, nie może być zatem również mowy o ryzyku uszkodzenia DNA człowieka.
Szczepionki wektorowe także nie modyfikują genomu człowieka. Wykorzystują one adenowirusy, które nie są zdolne do replikacji, czyli nie mogą zmutować w naszym organizmie i odzyskać zdolności do namnażania i rozprzestrzeniania się – bez replikacji nie ma mutacji. W czasie naturalnego zakażenia oraz w czasie transdukcji materiał genetyczny wirusa jest wprowadzany do jądra komórkowego. Nie ulega on jednak integracji z naszym genomem, ale utrzymuje się w jądrze w postaci odrębnej, episomalnej cząsteczki.
Dokładne działanie szczepionek polega na tym, że do genomu adenowirusa wstawiony zostaje fragment DNA, który koduje białko S koronawirusa. Wirus po wejściu do komórki wprowadza swoje DNA do jądra komórkowego, gdzie ulega ono naturalnej transkrypcji, czyli przepisaniu na cząsteczkę mRNA. Powstała cząsteczka mRNA z jądra komórkowego jest transportowana do cytoplazmy. W cytoplazmie, powstałe mRNA służy jako matryca dla naszych rybosomów, co pozwala na produkcję białka S. Powstałe białko jest odpowiednio obrabiane wewnątrz komórki, a następnie prezentowane na jej powierzchni przez białka głównego układu zgodności tkankowej. Umożliwia to komórkom układu odporności rozpoznanie nowego elementu – białka S koronawirusa – a następnie uruchomienie dalszych procesów tworzenia się odpowiedzi immunologicznej, zarówno komórkowej, jak i związanej z produkcją przeciwciał.
9. Czy do produkcji szczepionki wykorzystuje się abortowane płody?
Nie. Do produkcji żadnej ze stosowanych szczepionek (nie tylko tych na COVID-19) nie wykorzystuje się abortowanych płodów.
Dezinformacja wiążąca kwestię szczepień z abortowanymi płodami ma swoją genezę w tym, że część „żywych” szczepionek (tzn. takich, które zawierają osłabione, atenuowane wirusy) wykorzystuje linie komórkowe oryginalnie wywodzące się z zarodków, które wiele lat temu zostały poddane aborcji. Do produkcji „żywej” szczepionki potrzebny jest osłabiony wirus, wytworzony w laboratorium poprzez namnażanie go w żywych komórkach.
Dla przykładu w szczepionce MMR przeciwko odrze, śwince i różyczce:
- wirus odry namnażany jest w linii komórek fibroblastów kurzych,
- wirus świnki namnażany jest w linii fibroblastów jaj kurzych lub zarodkach jaj kurzych,
- wirus różyczki namnażany jest w linii komórek zarodka ludzkiego.
Historia pozyskania tej linii komórek jest następująca: decyzją sądu amerykańskiego przeprowadzono aborcję. Zamiast poddać usunięty zarodek standardowej utylizacji (spaleniu) z komórek tego zarodka wyprowadzono diploidalną linię komórek, której obecnie używa się do produkcji szczepionki.
Aborcja miała miejsce w latach sześćdziesiątych ubiegłego wieku i była dokonana z przyczyn pozamedycznych, po wyroku sądu.
Aborcja nie została dokonana w celu pobrania komórek płodów.
Obecnie dopuszczone do obrotu szczepionki Pfizera/BioNTech oraz Moderny są oparte o technologię mRNA, co oznacza, że nie mogą, nawet teoretycznie, wykorzystywać ludzkich linii komórkowych.
Ze szczepionek, które w badaniach wykazały się dużą skutecznością i proces ich zatwierdzania do użytku jest w zaawansowanym stadium, ludzką linię komórkową wykorzystuje szczepionka tworzona przez firmę AstraZeneca we współpracy z Uniwersytetem Oxfordzkim (linia HEK293), a także szczepionka Janssen Pharmaceutical Companies (linia PER.C6). W obu przypadkach są to szczepionki wektorowe, a linie komórkowe wykorzystywane są w celu namnażania adenowirusa.
Jak pisze dr hab. n. med. Ewa Augustynowicz:
„Linie ludzkich komórek zarodkowych wykorzystywane są jako swego rodzaju miniaturowe „fabryki” do produkcji ogromnej ilości wektorów wirusowych niezdolnych do replikacji, tj. zmienionych w taki sposób, aby nie mogły się namnażać. Wirus–wektor pełni w szczepionce funkcję nośnika dla genu kodującego wybrane immunogenne białko wirusa SARS-CoV-2. Kiedy podajemy pacjentowi szczepionkę zbudowaną z adenowirusa z wbudowanym genem kodującym białko S koronawirusa, osoba zaszczepiona zaczyna wytwarzać to białko, co uruchamia immunologiczne mechanizmy ochrony przed COVID-19 i/lub koronawirusem zespołu ostrej niewydolności oddechowej 2 (SARS-CoV-2)”.
Dlaczego jednak w ogóle wykorzystuje się te linie komórkowe?
Prof. Augustynowicz tłumaczy:
„Wirusy potrzebują do wzrostu żywych komórek. Do prowadzenia badań nad chorobami człowieka potrzebujemy komórek ludzkich, które posiadają określone właściwości. Niektóre wirusy namnażają się efektywnie tylko w ludzkich komórkach. Badacze, opracowując metody namnażania wirusów w laboratorium, odkryli, że najlepsze do wykorzystania są komórki uzyskane wyjściowo z komórek zarodkowych. Linie komórek wyprowadzone z komórek zarodkowych zachowują zdolność do podziału. Ze względu na możliwość utrzymywania komórek w bardzo niskich temperaturach w warunkach ciekłego azotu, naukowcy mogą nadal używać tych samych linii komórkowych, które wyizolowano w przeszłości. Komórki muszą być sterylne i wolne od potencjalnych czynników szkodliwych. Aktualnie używane linie komórkowe nie są pierwotnie pobranymi komórkami tylko ich potomkami. W procesie wytwarzania szczepionek możemy korzystać z linii komórkowych wyprowadzonych wiele lat temu również dlatego, że nie podlegają one transformacji nowotworowej. Dodatkowym aspektem przemawiającym za stosowaniem komórek przypominających komórki człowieka jest cały proces kontroli szczepionek na poszczególnych etapach wytwarzania, w tym szczegółowej kontroli linii komórkowych oraz przy zwalnianiu kolejnych serii preparatu do obrotu”.
Prof. Augustynowicz zwraca również uwagę na fakt, że „chociaż wirusy szczepionkowe hoduje się na liniach komórek zarodkowych, to już sama szczepionka (gotowy do użycia preparat) nie zawiera tych komórek ani fragmentów ludzkiego DNA. Wynika to z tego, że wirusy, namnażając się w linii komórkowej, prowadzą do całkowitego zniszczenia danej komórki. Dodatkowo po namnożeniu wirusa jest on poddawany oczyszczaniu w celu usunięcia pozostałości komórkowych i substancji dodawanych do podłoża, w którym utrzymywany jest wzrost linii komórek. W trakcie oczyszczania następuje również rozpad pozostałego DNA komórkowego”.
Czy moglibyśmy wykorzystać inne linie, np. pochodzenia zwierzęcego?
„Konieczność produkcji szczepionek z wykorzystaniem linii komórek wyprowadzonej z materiału ludzkiego do hodowli (namnażania) wirusa szczepionkowego lub wektora wirusowego wynika z kilku przesłanek, głównie dotyczących bezpieczeństwa. Linia ta nie jest zmodyfikowana genetycznie i nie została unieśmiertelniona, czyli przekształcona w linię nowotworową. Użycie linii unieśmiertelnionych mogłoby wprowadzić do szczepionki geny nowotworowe. Ze względów bezpieczeństwa linii ludzkich komórek zarodkowych nie można także zastąpić linią pochodzenia zwierzęcego, ponieważ byłoby to związane z ryzykiem wprowadzenia innych wirusów (przykładem jest wykrycie w latach 60. XX w. wirusa SW40 w »żywej« szczepionce przeciwko polio, przy produkcji której wirus szczepionkowy namnażano w linii komórek pochodzenia małpiego).
Wirusy szczepionkowe oraz wektory wirusowe są zaadoptowane do linii komórek pochodzenia ludzkiego i w trakcie produkcji zmiana w ich właściwościach jest mało prawdopodobna. W przypadku użycia innych linii wirus szczepionkowy dostosowałby się do nowej linii komórek, co wiąże się z ryzykiem zmiany jego właściwości. W przypadku użycia linii komórek zwierzęcych należałoby też uwzględnić ryzyko wystąpienia reakcji alergicznych na obce białko”.
– tłumaczy profesor Augustynowicz.
W sprawie szczepionek na COVID-19 wykorzystujących ludzkie linie komórkowe wypowiedziała się także Kongregacja Nauki Wiary. Kościół katolicki stwierdza, że:
„w sytuacjach, gdy pozbawione wątpliwości etycznych szczepionki na COVID-19 nie są dostępne (np. w krajach, gdzie szczepionki te nie są dostępne dla lekarzy i pacjentów, albo gdzie ich dystrybucja jest utrudniona z uwagi na specjalistyczne warunki przechowywania i transportu, albo w sytuacjach, gdzie różne typy szczepionek są dystrybuowane, ale władze nie umożliwiają obywatelom wyboru szczepionki, którą będą mogli się zaszczepić), jest moralnie akceptowalne, aby otrzymać szczepionkę na COVID-19, która wykorzystuje linie komórkowe z abortowanych zarodków w procesie badawczym i produkcyjnym”.
10. Czy prawdą jest, że producenci szczepionki zostali zwolnieni z odpowiedzialności za szczepionki?
Nie.
Szczepionki zostały dopuszczone do użytku na podstawie decyzji o warunkowym pozwoleniu na dopuszczenie do obrotu. Takie pozwolenie jest ważne przez rok, ale może być corocznie odnawiane. Otrzymanie warunkowego pozwolenia pociąga za sobą liczne zobowiązania, które muszą zostać zrealizowane w określonych z góry ramach czasowych. Obowiązki te mogą obejmować ukończenie trwających lub zrealizowanie nowych badań, a także zebranie dodatkowych danych w celu potwierdzenia, że stosunek korzyści do ryzyka leku pozostaje pozytywny.
Jak informuje Komisja Europejska, w ramach warunkowego pozwolenia na dopuszczenie szczepionki na COVID-19 do obrotu to posiadacz pozwolenia odpowiada za produkt i jego bezpieczne stosowanie.
Firmy farmaceutyczne produkujące szczepionki są w szczególności odpowiedzialne za:
- stałe monitorowanie bezpieczeństwa szczepionek,
- zgłaszanie poważnych zdarzeń niepożądanych,
- aktualizowanie druku informacyjnego,
- przeprowadzanie badań bezpieczeństwa stosowania i skuteczności,
- analizę działania swoich produktów w większych populacjach na rynku oraz
- składanie EMA regularnych sprawozdań na temat bezpieczeństwa i stosunku korzyści do ryzyka.
Obowiązki związane z kontrolą bezpieczeństwa szczepionek mają też państwa członkowskie, które nadzorują gromadzenie informacji na temat podejrzewanych skutków ubocznych w ramach oceny sygnałów, okresowych raportów o bezpieczeństwie, badań bezpieczeństwa stosowania po wydaniu pozwolenia oraz planów zarządzania ryzykiem.
Natomiast EMA odpowiada za:
- monitorowanie wszystkich zgłoszonych podejrzewanych działań niepożądanych, nowych lub pojawiających się problemów w zakresie bezpieczeństwa,
- zapewnienie producentom szczepionek dodatkowych wytycznych i wymogów dotyczących sporządzania planów zarządzania ryzykiem w odniesieniu do szczepionek przeciwko COVID-19,
- miesięczne zbiorcze sprawozdania producentów dotyczące bezpieczeństwa po zatwierdzeniu (oprócz 6-miesięcznych okresowych raportów o bezpieczeństwie),
- opracowanie i utrzymanie EudraVigilance – systemu służącego do zarządzania informacjami i analizowania informacji o podejrzewanych działaniach niepożądanych produktów leczniczych (EudraVigilance jest pojedynczym repozytorium zgłoszeń o podejrzewanych działaniach niepożądanych w praktyce opieki zdrowotnej i w badaniach klinicznych, korzystają z niego państwa członkowskie, EMA i branża farmaceutyczna),
- analizowanie informacji i ustanawianie badań w populacji ogólnej w celu śledzenia zarówno bezpieczeństwa stosowania, jak i skuteczności szczepionek.
*Jeśli znajdziesz błąd, zaznacz go i wciśnij Ctrl + Enter