Obalamy fałszywe informacje pojawiające się w mediach społecznościowych oraz na portalach internetowych. Odwołując się do wiarygodnych źródeł, weryfikujemy najbardziej szkodliwe przykłady dezinformacji.
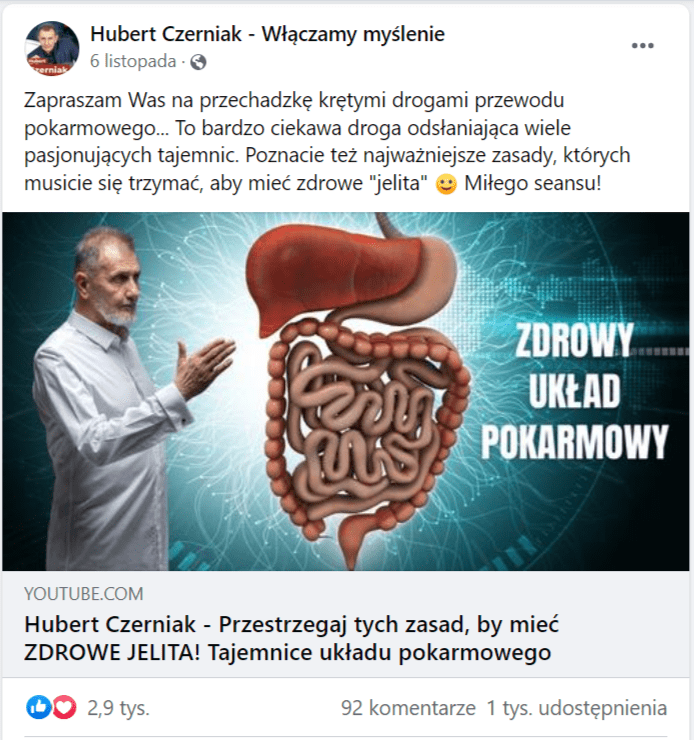
Leki na nadkwaśność zmienią wątrobę w galaretę? Fałsz!
Fałszywe zalecenia zdrowotne przedstawione w nagraniu Huberta Czerniaka.

Fot. Pixabay / Pexels / Modyfikacje: Demagog
Leki na nadkwaśność zmienią wątrobę w galaretę? Fałsz!
Fałszywe zalecenia zdrowotne przedstawione w nagraniu Huberta Czerniaka.
FAKE NEWS W PIGUŁCE
- Hubert Czerniak w swoim nagraniu nakłania pacjentów do rezygnacji z konwencjonalnej medycyny w leczeniu schorzeń układu pokarmowego.
- Czerniak podważa metody stosowane przez lekarzy oraz prawidłowość ich diagnostyki.
- Preparaty polecane przez autora nagrania nie są lekami, nie mają dowiedzionego działania leczniczego, a niektóre z nich są niebezpieczne dla zdrowia.
Na profilu Hubert Czerniak – Włączamy myślenie pojawił się post nawiązujący do nagrania opublikowanego na kanale Hubert Czerniak TV na YouTubie. W filmie mężczyzna omawia profilaktykę, diagnostykę i leczenie chorób układu pokarmowego. Twierdzi na przykład, że aby zachować zdrowy układ pokarmowy, należy pić „wodę strukturyzowaną”, a leki stosowane w leczeniu choroby wrzodowej zamieniają wątrobę w „galaretę”. Zdecydowana większość jego twierdzeń nie znajduje potwierdzenia w wynikach badań.
Zgłoszenie w sprawie tego nagrania dostaliśmy od naszego czytelnika, który wysłał materiał za pośrednictwem formularza. Post na Facebooku stał się bardzo popularny (2,9 tys. reakcji i 1 tys. udostępnień), dlatego poniżej rozprawiamy się z zawartymi w nim fałszywymi informacjami.
Hubert Czerniak krytykuje leki i medycynę opartą na faktach
Refluks żołądkowo-jelitowy: jak się go leczy?
Sprawdzana wypowiedź Huberta Czerniaka:
„Pieczenie w przełyku – (…) Medycyna stosuje inhibitory pompy protonowej. Ostatnio bardzo modny jest esomeprazol (…) Powoduje to zmniejszenie kwasowości żołądka. I tak na pewien czas macie ulgę, ale proces chorobowy, który doprowadzał do tego, że pH żołądka było za wysokie, czyli za mało kwaśne, i zwieracz dolny przełyku nie blokował cofania się treści żołądka – ten problem dalej zostaje. Zapalenie przełyku się nadal będzie ciągnęło, tylko mniejszym, mniej intensywnym tempem” (czas nagrania 3:20).
Nie, esomeprazol nie jest stosowany ze względu na „modę”. Obszerne analizy przeprowadzone w 2006 i 2017 roku wykazały, że:
- jego skuteczność jest lepsza od innych leków z tej grupy u pacjentów z ciężkimi objawami refluksu,
- u pacjentów z umiarkowanymi objawami refluksowymi esomeprazol wykazuje bardzo dobrą skuteczność, porównywalną z innymi lekami z tej grupy.
Terapia przypadłości, takich jak refluks żołądkowo-jelitowy, dzieli się na:
- leczenie objawowe,
- leczenie przyczynowe.
Zadaniem leczenia objawowego jest poprawa jakości życia pacjenta i zmniejszenie jego dolegliwości. Dzięki temu pacjent czuje się lepiej i mniej cierpi. To, że leki stosowane w terapii objawowej nie eliminują przyczyny problemu, nie jest ich wadą; one po prostu mają takie zadanie.
Ich czas działania jest ściśle określony i zależny od rodzaju preparatu, zastosowanej dawki itp. Dlatego zarzuty do leku objawowego o to, że daje ulgę, ale nie eliminuje problemu, są nieuzasadnione.
Drugim torem terapii jest leczenie przyczynowe. Jest ono wprowadzane wtedy, gdy:
- przyczyna schorzenia jest znana,
- terapia przyczynowa przyniesie pacjentowi więcej korzyści niż ryzyka.
Dowiedziono, że działanie przyczynowe ma wysoką skuteczność.
Refluks żołądkowo-jelitowy: co jest jego przyczyną?
Dokładna przyczyna refluksu nie jest w pełni poznana, ale wiadomo, że doprowadza do niego niewystarczające zamknięcie zwieracza przełykowo-żołądkowego, czyli pierścienia mięśniowego, który w prawidłowych warunkach nie pozwala treści żołądkowej przemieścić się wstecznie do przełyku.
Niewielkie cofnięcie się tej treści i sporadyczne odczuwanie pieczenia i zgagi jest zjawiskiem normalnym w zdrowej populacji. Refluks diagnozowany jest wtedy, gdy objawy są nawracające i uporczywe.
Niedostateczne domknięcie zwieracza przełykowo-żołądkowego rzadko wynika z jednej, bezpośredniej przyczyny, natomiast istnieje wiele znanych czynników, które mogą zwiększać ryzyko wystąpienia refluksu lub doprowadzają do niego, gdy występują wspólnie.
Do czynników przyczyniających się do refluksu (ale nie zawsze doprowadzających do niego samodzielnie) należą m.in.:
- otyłość (im wyższe BMI, tym cięższe objawy refluksu),
- przepuklina rozworu przełykowego (sytuacja, w której część organów jamy brzusznej przemieszcza się przez otwór w przeponie do klatki piersiowej) – może pojawić się po urazie albo rozwinąć się samoistnie u osób w podeszłym wieku, z otyłością itp.
Istnieją również nietypowe, ale prawidłowe stany zdrowotne, które doprowadzają do refluksu (np. ciąża), a także takie, które wiąże się z tym schorzeniem, ale nadal nie ma wystarczających dowodów na związek przyczynowo-skutkowy, np. zespół bezdechu sennego czy kamica żółciowa.
Wrzody żołądka: czy Helicobacter pylori ginie w pH poniżej 4?
W dalszej części nagrania Hubert Czerniak mówi:
„Przerażająca jest bezczelność koncernów, które na reklamie preparatów z esomeprazolem chwalą się, że »pH powyżej czterech przez 24 godziny na dobę « (…) Ten mikrob, Helicobacter pylori, jest uznawany za czynnik sprawczy wrzodów żołądka. Tylko że jakoś medialnie się nie pokazuje, że ten mikrob nie ma szans przeżycia w pH niższym niż 4. A więc, jeśli zrobimy prawidłowe pH, jeden, dwa w tych granicach — to on umrze. On nie ma warunków do życia. Więc co jest lepiej? Przywrócić prawidłowe pH i pozbyć się przyczyny, czy załagodzić objaw, który tylko spowolni postęp choroby przewlekłej, która będzie się dalej toczyła” (czas nagrania 4:30).
Nie, to nieprawda, że bakteria Helicobacter pylori zostanie wyeliminowana, gdy pH żołądka zostanie obniżone poniżej 4. Dane, do których odnosi się Hubert Czerniak, dotyczą warunków in vitro, czyli hodowli na płytce, a nie warunków, jakie panują w organizmie.
Bakteria ta nie pływa w świetle żołądka, zanurzona w jego kwaśnym soku, lecz ukrywa się w śluzie żołądkowym i w pobliżu nabłonka wyścielającego żołądek. Im bardziej kwasowe jest środowisko soku, tym intensywniejsze mechanizmy obronne uruchamia Helicobacter pylori.
Deklaracja czasu działania leku, który wynosi 24 godz., nie opiera się na bezczelności kogokolwiek, lecz na faktach.
Po pierwsze, przy zastosowaniu prawidłowych dawek efekty przyjęcia esomeprazolu faktycznie utrzymują się 24 godz., a nawet nieco dłużej (a maksymalne stężenie osiągane jest ok. 1,5 godz. po przyjęciu doustnym).
Po drugie, działanie leku przez całą dobę jest efektem pożądanym, do którego dąży się zwłaszcza w przypadku pacjentów, u których doszło do uszkodzenia błony śluzowej żołądka lub przełyku (więc trudno tu mówić o bezczelności).
Dowiedziono, że Helicobacter pylori to bakteria odpowiedzialna za ok. 80 proc. przypadków wrzodów żołądka. Jednocześnie bakterią tą zarażona jest prawie połowa populacji światowej, przy czym dokładny odsetek różni się w zależności od kraju (w Polsce jest to ok. 70 proc.). Pomimo powszechnego występowania H. pylori w populacji wrzody rozwijają się tylko u 10-20 proc. zarażonych osób.
W leczeniu wrzodów żołądka wywołanych H. pylori stosuje się:
- leczenie objawowe (np. esomeprazol lub inne leki zobojętniające),
- leczenie przyczynowe (antybiotyki dobrane przez lekarza w odpowiednim schemacie).
Leczenie objawowe daje pacjentowi ulgę w bólu, a także stwarza korzystne warunki do gojenia się ran, wrzodów i stanu zapalnego. Leczenie przyczynowe ma na celu wyeliminowanie infekcji bakteryjnej.
Preparaty stosowane na nadkwaśność: czy faszerują nas aluminium?
Hubert Czerniak twierdzi również:
„Mniej drastycznym sposobem działania są tak zwane antyacida. Tu macie Państwo do wyboru przeróżne preparaty – Maalox, Gelatum Aluminii Phosphorici, Manti – czyli związki związane z aluminium. One są odkwaszaczami, ale jednocześnie dają nam aluminium. Więc musicie się zastanowić, czy chcecie faszerować pacjenta aluminium, czy chcecie, koledzy, nie faszerować go tym aluminium” (czas nagrania 5:43).
Po pierwsze, „faszerowanie pacjenta aluminium” budzi negatywne skojarzenia, których nie powinno być przy stosowaniu leków z tej grupy. Poprawniej jest mówić o związkach glinu, a nie aluminium, ponieważ to drugie określenie ma kontekst techniczny – dotyczy bowiem nie w pełni oczyszczonego metalu produkcyjnego.
Po drugie, pacjent, który przyjmuje leki z tej grupy, nie jest „faszerowany” glinem, gdyż organizm potrafi się tego pierwiastka pozbyć.
- Ponad 95 proc. glinu, który trafia do organizmu, zostaje wydalone za pośrednictwem nerek. Dlatego na ulotkach leków zawierających związki tego pierwiastka widnieje informacja, że należy wykazać się ostrożnością, jeśli związki glinu mają być przyjmowane przez pacjentów z niewydolnością nerek. Pozostałe osoby pozbywają się glinu bardzo efektywnie.
- Kolejnych kilka procent glinu jest usuwanych wraz z żółcią (z woreczka żółciowego glin trafia do jelit, a stąd do odchodów).
- Śladowe ilości glinu mogą ulegać tymczasowej absorpcji w ciele (np. we włosach, paznokciach), ale przy braku intensywnej ekspozycji na ten pierwiastek z czasem zostają one wydalone wraz z: potem, łojem, nasieniem, złuszczoną skórą, włosami, paznokciami.
Ani inhibitory pompy protonowej (np. esomeprazol), ani preparaty zobojętniające odczyn soku żołądkowego (wyżej wymienione preparaty na bazie związków glinu) nie są lekami „drastycznymi”. Natomiast jedne i drugie mogą, jak każdy lek, wywoływać działania niepożądane – zwłaszcza wtedy, gdy są stosowane niezgodnie ze wskazaniami lekarza lub z zaleceniami zawartymi w ulotce.
Stosowanie leków z tej grupy – jeśli są przyjmowane zgodnie z zaleceniami – wiąże się z nielicznymi działaniami niepożądanymi, do których najczęściej należą biegunka lub zaparcie.
Leki z grupy antagonistów receptora H2
Hubert Czerniak podaje:
„Inne preparaty to tak zwane H2 blokery, czyli inhibitory receptora histaminowego typu drugiego. To są już przeróżne – Ranigast, Famogast. (…) To nie znaczy, że te preparaty są złe. One są dobre w pewnych sytuacjach jak zespół Zollingera-Ellisona, choroba wrzodowa. Ale to leczymy trzy, góra cztery tygodnie i ma być wyleczone. Nie jest wyleczone, to idziemy w coś innego” (czas nagrania 6:17).
Nie, leczenie tymi lekami nie musi być zakończone w ciągu 3-4 tygodni. Czas leczenia jest uzależniony od rodzaju schorzenia, indywidualnej reakcji pacjenta, skuteczności i decyzji lekarza. Zgodnie z rekomendacjami może on wynosić 12 tygodni, a nawet dłużej.
Blokery receptora H2 hamują w różnym stopniu wydzielanie soku żołądkowego, dlatego czasami używa się ich w schorzeniach żołądkowo-jelitowych, ale obszerne analizy wykazują, że ich skuteczność jest mniejsza niż skuteczność inhibitorów pompy protonowej. Na przykład w przypadku pacjentów z refluksem, u których stosowano te leki, osiągano istotną klinicznie poprawę u ok. 40 proc. W niektórych przypadkach leki te jednak są bardziej uzasadnione – decyzję o ich zastosowaniu podejmuje lekarz na podstawie indywidualnej sytuacji pacjenta.
Leki na choroby żołądkowo-jelitowe: czy zamieniają wątrobę w „galaretę”?
Dalsza relacja Huberta Czerniaka:
„Spotykamy się z ludźmi, którzy przyjmują inhibitory pompy protonowej przez kilka lat. Zapytajcie kolegi chirurga, jak wygląda wątroba pacjenta po półrocznym przyjmowaniu inhibitorów pompy protonowej. To jest galareta, to już nie jest wątróbka. To już jest półżywy organizm” (czas nagrania 6:55).
Nie, inhibitory pompy protonowej nie zamieniają wątroby w „galaretę”, ani nie sprawiają, że organizm staje się „półżywy”.
Inhibitory pompy protonowej, takie jak esomeprazol czy omeprazol, są metabolizowane przez wątrobę, ale tylko w przypadku mniej niż 1 proc. pacjentów przyjmujących długotrwale te leki stwierdza się podwyższenie stężenia enzymu wątrobowego ALT. To oznacza, że tylko w 1 proc. przypadków długotrwałych terapii lek ten oddziałuje negatywnie na wątrobę.
Notowano przypadki ostrej nekrozy wątroby (szacuje się, że dotyczy to mniej niż 1 na 100 tys. pacjentów), ale taka reakcja pojawiała się nie przy długotrwałym stosowaniu, lecz w ciągu 1-4 tygodni od przyjęcia leku. Po odstawieniu preparatu pacjenci wrócili do zdrowia.
Refluks żółci: czy jest za rzadko diagnozowany?
W drugiej części nagrania Hubert Czerniak przywołuje historię:
„Na gastroskopii macie czasem taki obrazek. Żółć, jeziorka żółci w żołądku. Czyli żółciowe zapalenie żołądka. Gastritis biliaris. I to też jest leczone przy użyciu inhibitorów pompy protonowej. Przecież tu o coś innego chodzi. Tam odźwiernik nie zwiera. Więc chodzi o to, żeby on był mocno ściśnięty, a nie rozluźniony. A likwidowanie zakwaszenia, które się pojawia w przełyku, to jest, powiedzmy się, delikatnie błąd, niedociągnięcie. No ale w chwili, gdy w tej chwili istnieje jedna choroba, to wszyscy mają prawo być wtórnymi analfabetami” (czas nagrania 18:36).
Wbrew temu, co mówi Hubert Czerniak, żółciowe zapalenie żołądka nie jest powszechnym schorzeniem, często obserwowanym w endoskopii. Refluks żółciowy, czyli cofnięcie się żółci z dwunastnicy do wcześniejszych odcinków przewodu pokarmowego występuje przede wszystkim u pacjentów, którym usunięto woreczek żółciowy (np. z powodu kamicy żółciowej). Jest to więc schorzenie, którego należy się spodziewać jedynie u specyficznej grupy pacjentów, a nie w szerokiej populacji. Wymaga ono diagnostyki lekarskiej, a nie internetowej.
Inhibitory pompy protonowej nie są podawane pacjentowi po to, aby „zlikwidować zakwaszenie, które pojawia się w przełyku”, ale po to, by przyhamować wydzielanie kwasu solnego w żołądku i zmniejszyć podrażnienie śluzówki. Są to leki objawowe, czyli ich celem jest łagodzenie objawów, zapobieganie nawrotom, poprawa jakości życia itp.
Przy refluksie żółci, spowodowanym niewystarczającym domykaniem odźwiernika żołądka, lekarz może podjąć decyzję o leczeniu farmakologicznym lub chirurgicznym – nie ma tu jednego słusznego podejścia, a każdy przypadek analizowany jest indywidualnie.
Czynniki środowiskowe: czy są toksyczne dla wątroby?
Dalsze twierdzenia Huberta Czerniaka:
„Przewlekłe zatoksycznienie wątroby. Wątroba jest największym laboratorium organizmu, ona oczyszcza. I jeżeli wy podajecie żywność, która ma dużo GMO, glifosatu, glutaminianu, aspartamu, kolejnych E-ileś, to ona w pewnym momencie ma dość. To tak, jeśli zjadłeś coś obrzydliwego, łyknąłeś coś nieświeżego, to nagle masz odruch wymiotny, z żołądka, i wymiotujesz. Natomiast jeżeli to jest trucizna, która w smaku nie jest taka zła, i organizm na pierwszy rzut oka tego nie wychwyci, jak aspartam, glutaminian, to to idzie dalej, ale się kumuluje w organizmie. I wtedy po pewnym czasie ta wątroba mówi, że »jestem zatruta « i pojawia się odruch wymiotny z dwunastnicy do żołądka i to jest cała przyczyna. Więc my musimy wtedy oczyszczać naszą wątrobę – pić sól i zdrowa żywność” (czas nagrania 23:32).
Nie, żywność modyfikowana genetycznie nie ma szkodliwego wpływu na wątrobę. Badania, w których porównywano wpływ spożycia produktów GMO i nie-GMO na organy (wątrobę, narządy rozrodcze, nerki, śledzionę) „nie wykazały żadnych różnic pomiędzy jednym a drugim typem diety”.
Rośliny uprawiane przez człowieka zawsze były modyfikowane. GMO to tylko bardziej precyzyjna metoda tego oddziaływania, która często pojawia się w dezinformującej narracji.
Na chwilę obecną glifosat (składnik środków ochrony roślin, stosowanych w rolnictwie) jest zakwalifikowany do związków, które stanowią zagrożenie dla zdrowia jedynie przy bezpośrednim, znacznym narażeniu na duże dawki, czyli np. dla osób, które rozprowadzają ten środek na polach bez odpowiedniego zabezpieczenia.
W takich sytuacjach glifosat może być szkodliwy dla narządu wzroku – jeśli wejdzie w kontakt z oczami. Z deklaracji Europejskiej Agencji Chemikaliów, opublikowanej w maju br., wynika, że inne, rzekome, negatywne oddziaływania glifosatu na zdrowie nie zostały potwierdzone przez badania:
„Komitet ds. Oceny Ryzyka stwierdził, że dostępne dowody naukowe nie spełniają kryteriów klasyfikacji glifosatu jako czynnika rakotwórczego, mutagennego lub toksycznego dla rozrodczości”.
Ponieważ jednak publiczne zaniepokojenie tematem glifosatu wzrosło, Agencja zaplanowała przeprowadzenie kolejnych analiz. Zostaną one przeprowadzone przez ekspertów z 27 krajów Unii Europejskiej, a konkluzje z analizy zostaną opublikowane w lipcu 2023 roku.
Dodatki do żywności: czy są szkodliwe?
Wbrew twierdzeniom zawartym w filmie glutaminian sodu nie jest szkodliwym związkiem. Występuje on naturalnie w takich produktach jak pomidory, grzyby czy sery. Może być również dodawany do żywności – jako dodatek może być pozyskiwany np. z określonych gatunków alg morskich lub precyzyjnie syntetyzowany. W każdym z tych przypadków związek ma ten sam skład i jest tak samo traktowany przez organizm.
Również aspartam nie ma szkodliwego wpływu na zdrowie człowieka, a Europejski Urząd ds. Bezpieczeństwa Żywności (EFSA) podaje: „aspartam i produkty jego rozpadu były przedmiotem szeroko zakrojonych badań przez ponad 30 lat, w tym eksperymentalnych badań na zwierzętach, badań klinicznych, badań spożycia i badań epidemiologicznych oraz obserwacji po wprowadzeniu do obrotu. Stwierdzono, że jest bezpieczny i dopuszczono go do spożycia w wielu krajach”.
Nie, dodatki do żywności oznaczane symbolem E nie muszą być „sztuczne”. W ten sposób oznacza się – dla precyzji – wszystkie związki, również te „naturalne”. Dla przykładu: witamina C to E300, a karotenoidy (barwniki pozyskane z roślin) oznacza się symbolem E160.
Skoro zaś mowa o toksyczności dla wątroby, to polecany wcześniej przez Huberta Czerniaka glistnik jaskółcze ziele akurat ma działanie hepatotoksyczne.
Diety: które są zdrowe?
Hubert Czerniak mówi dalej:
„Jeżeli chcemy oczyścić wątrobę, musimy trzymać się kilku prostych rzeczy. Nie spożywamy alkoholu, unikamy toksycznego środowiska, tak zamieszkania, jak i środowiska pracy, stosujemy dietę, albo według modelu dr Dąbrowskiej, albo Gerson lub dieta dr Budwig czy dr. Kwaśniewskiego, tzw. dieta optymalna. Najważniejsza rzecz to raz w tygodniu post” (czas nagrania 24:43).
Wymienione diety nie są optymalnym wyborem dla szerokiej populacji. Od kilku lat najwyżej ocenianą dietą w naukowych rankingach dietetycznych jest dieta śródziemnomorska, ponieważ dowiedziono, że stosowanie jej zmniejsza ryzyko kilku chorób chronicznych i przedwczesnej śmierci.
Pacjenci z przewlekłymi chorobami mogą wymagać stosowania specjalnych diet klinicznych, które powinny być planowane w porozumieniu z dietetykiem klinicznym i lekarzem. Przykładowe diety tego typu o udokumentowanej skuteczności w określonych grupach pacjentów to diety przeciwzapalne czy dieta DASH.
Zasadność stosowania diety z regularnym, przerywanym postem (np. raz w tygodniu) jest nadal analizowana w badaniach. Większość obszernych analiz wskazuje, że planowane, przerywane poszczenie jest bezpieczne dla większości zdrowej populacji, a także może przyczyniać się do skutecznej utraty nadmiernej masy ciała. Z drugiej strony, część badań wykazała, że stosowanie tej diety przynosi takie same rezultaty w zakresie utraty masy ciała co zwykłe obniżenie podaży energetycznej w posiłkach. Dieta ta nie może być stosowana przez wszystkich pacjentów. Nie powinny jej stosować np.:
- osoby z cukrzycą,
- osoby w fazie wzrostu (dzieci, młodzież),
- kobiety w ciąży,
- osoby z zaburzeniami odżywiania.
Hubert Czerniak zachwala pseudomedycynę
Balsam Szostakowskiego: nie jest lekiem
Opinia Huberta Czerniaka:
„Balsam Szostakowskiego. Wspaniały preparat (…) Zewnętrznie możemy go (stosować) na owrzodzenia, rany, na poparzenia. Wewnętrznie – przy leczeniu choroby wrzodowej. Balsam Szostakowskiego zawiera eter poliwinylobutylowy. Ma on działanie antybakteryjne, pobudza tkanki do regeneracji, czyli wzbudza ziarninowanie, znieczula troszeczkę, a więc działa przeciwbólowo” (czas nagrania 8:56).
Produkt sprzedawany jako „Balsam Szostakowskiego” nie jest produktem leczniczym – nie widnieje aktualnym w Wykazie Produktów Leczniczych. W związku z tym nie podlega regulacjom bezpieczeństwa i kontroli, które obowiązują w przypadku produkcji leków. Jego produkcja, przechowywanie, skład, obecność zanieczyszczeń itp. nie są sprawdzane tak jak leki.
Istnieją pojedyncze, głównie opisowe (a nie badawcze) i stare prace naukowe potwierdzające zasadność stosowania eteru poliwinylobutylowego (substancji czynnej zawartej w „Balsamie Szostakowskiego”) jako produktu wspomagającego proces gojenia skóry.
Zasadność stosowania wewnętrznego, na wrzody żołądka, nawet w starych pracach wskazywana jest jako deklarowana przez kogoś, a nie zbadana, sprawdzona.
Nowsze prace są bardzo nieliczne i prowadzone na niewielkich grupach zwierząt. Brakuje prac, które przetestowałyby działanie substancji na dużej grupie pacjentów: z podwójnie ślepą próbą (ani pacjent, ani lekarz nie wie, kto dostał placebo, a kto „lek”). Brak też badań klinicznych na ludziach, które pozwoliłyby określić działania niepożądane.
Sukralfat: wcale nie taki skuteczny
Hubert Czerniak mówi:
„Venter jest to preparat sukralfatu. Jest to substancja, która tworzy warstwę ochronną, tak jakby opatrunek wewnątrz żołądka, czyli tam, gdzie jest wrzód, jest osłonięte opatrunkiem. I to bardzo skutecznie działało, bardzo długo, dopóki ktoś nie stwierdził, że można wszystko zapychać inhibitorami pompy protonowej” (czas nagrania 9:45).
Rzeczywiście, sukralfat jest stosowany w chorobie wrzodowej, ale nie dowiedziono, by jego skuteczność była wyższa od inhibitorów pompy protonowej.
Hubert Czerniak krytykował w pierwszej części nagrania inhibitory pompy protonowej – że nie leczą, lecz działają tylko na objawy. Wbrew twierdzeniom z materiału sukralfat jest lekiem wyłącznie objawowym, ponieważ działa tylko miejscowo, a dodatkowo trzeba go przyjmować częściej niż inhibitory pompy protonowej.
Podobnie jak omówione wcześniej leki przyjmowanie sukralfatu może wywoływać skutki uboczne i działania niepożądane. Do najczęstszych z nich należą zaparcia.
Sukralfat może być stosowany razem z inhibitorami pompy protonowej w uzasadnionych przypadkach (np. przy uszkodzeniu błony śluzowej). Leki te stosowane razem mogą przynosić lepsze efekty niż monoterapia (czyli stosowanie samego sukralfatu lub samych inhibitorów). Decyzję w sprawie stosowania tych leków podejmuje lekarz na podstawie indywidualnego przypadku pacjenta.
Korzeń lukrecji: ograniczona skuteczność lecznicza
Hubert Czerniak podaje:
„Korzeń lukrecji działa rozkurczowo, zwiększa wydzielanie soku żołądkowego, zapobiega wzdęciom i kolce jelitowej. Bardzo dobre rezultaty uzyskiwano przy leczeniu wrzodów żołądka i dwunastnicy do czasu, gdy komuś nie zaczęło to przeszkadzać” (czas nagrania 10:12).
Faktycznie, istnieją pewne dane na temat zasadności stosowania korzenia lukrecji (Glycyrrhiza glabra L.) w chorobie wrzodowej, ale waga dowodów przemawiających za tym jest niewielka.
Badania prowadzone były przede wszystkim na zwierzętach lub na niewielkich grupach ochotników. Większość obszernych analiz potwierdzających korzystne efekty stosowania lukrecji dotyczy przypadłości niezwiązanych z wrzodami żołądka, np. łagodzenia objawów bólu gardła.
Skuteczność stosowania korzenia lukrecji w leczeniu bakteryjnych wrzodów żołądka (przy obecności H. pylori) potwierdzono tylko wtedy, gdy była ona dodawana jako uzupełniający element terapii.
Stosowanie korzenia lukrecji wiąże się z pewnym ryzykiem. Duże metaanalizy wykazały, że przyjmowanie go istotnie podwyższa ciśnienie krwi (niebezpieczne przy nadciśnieniu) i wywołuje hipernatremię, czyli wzrost stężenia sodu we krwi.
Mleko: nie leczy nadkwaśności
Kolejne twierdzenia Huberta Czerniaka:
„Najstarsza metoda, jaką od dziecka przy zgadze stosowałem, to było to mleczko. Tylko nie to UHT, bo to nie jest mleczko. To jest szaro-biała berbelucha poddana obróbce termicznej, która nie jest trawiona przez bakterie tlenowe, tylko przez jedynie przez clostridia” (czas nagrania 12:10).
Nie, mleko nie jest skuteczne w leczeniu zgagi, nadkwaśności i wrzodów żołądka. Przeciwnie – może pogorszyć objawy. Ochronny efekt stosowania mleka obserwowano tylko w odniesieniu do myszy, u których wrzody wywołano sztucznie, zalewając błonę śluzową żołądka kwasem solnym lub etanolem. Mleko nie łagodziło jednak objawów już powstałych wrzodów, a jedynie zmniejszało ryzyko ich rozwoju. W tym wypadku obecność mleka działała barierowo, ale specyfika działania żołądka człowieka jest odmienna niż u myszy, mechanizm powstania wrzodów również jest inny.
Nie, mleko UHT nie jest gorsze od mleka świeżego. Różni się obróbką termiczną (UHT, ang. ultra high temperature processing), którą przeprowadza się w wysokiej temperaturze (powyżej 130 stopni Celsjusza) w bardzo krótkim czasie (od 2 do 5 sekund). Celem tej obróbki jest wyeliminowanie szkodliwych dla zdrowia mikroorganizmów.
Narażenie na bakterie z rodzaju Clostridium jest większe przy spożyciu mleka świeżego niż UHT, ponieważ mikroorganizmy te tworzą przetrwalniki, które w większości giną w obróbce termicznej UHT.
Krople Toda: to nie jest lek
Dalsze wskazania Huberta Czerniaka:
„Inną substancją, która potrafi nam cudownie leczyć zapalenia przewodu pokarmowego, dróg oddechowych i w ogóle jest cudownym remedium na wiele schorzeń jest to Krople Toda. W skład Kropli Toda wchodzi rokitnik, czosnek, głóg, papryka i borówka czarna” (czas nagrania 14:28).
„Krople Toda” nie są produktem leczniczym – nie widnieją w Wykazie Produktów Leczniczych, dlatego ich skład nie jest kontrolowany tak, jak skład leków.
Głównym deklarowanym składnikiem „Kropli Toda” jest czosnek. Z obszernej metaanalizy wynika, że jeden z głównych składników czosnku – allicyna – może mieć działanie wspomagające w leczeniu stanów zapalnych układu pokarmowego, ale tylko wtedy, gdy jest dodawana do standardowej terapii. Ponadto autorzy analizy zwracają uwagę, że we wszystkich badaniach, w których osiągnięto dobre rezultaty ze stosowania allicyny, metodyka była wątpliwej jakości.
Tradycyjna medycyna chińska: nie jest skuteczniejsza od placebo
Hubert Czerniak opowiada:
„Zbigniew Garnuszewski – on prowadził w ramach akademii medycznej, bo kiedyś były akademie, nie uniwersytety, normalne szkolenia. Lekarze dostawali certyfikat. I leczyliśmy, my lekarze, leczyliśmy wszystkich przy użyciu tych, także tych metod. Łączyliśmy dwie medycyny: Rockerfellerowską i tą naturalną chińską. I były fenomenalne efekty” (czas nagrania 16:19).
Nie, wymienione metody nie dają fenomenalnych efektów leczniczych. Niekonwencjonalne metody leczenia, takie jak tradycyjna medycyna chińska, akupunktura, akupresura itp., są za mało skuteczne, by osiągnąć rezultat terapeutyczny. W większości przypadków nie dają efektu lepszego od placebo lub są testowane w badaniach, których metodyka jest bardzo słaba.
Tradycyjna medycyna chińska, zwłaszcza terapie oparte na ziołach, stosowaniu metali ciężkich i produktów odzwierzęcych (np. żółci niedźwiedzia), może być bardzo niebezpieczna dla pacjenta, a jej stosowanie może przynieść więcej szkód zamiast efektu leczniczego.
Glistnik jaskółcze ziele i sól kłodawska: potencjalnie szkodliwe
W dalszej części nagrania Hubert Czerniak twierdzi:
„Jeżeli przez dłuższy czas byłeś na diecie jarskiej, nie przyjmowałeś zakwaszaczy, to wprowadzanie mięska musi odbywać się powoli. Wprowadzanie mięsa, ryb, grzybów itp. odbywać się musi małymi porcjami. Na przykład kwas glistnika, jaskółczego ziela, należy pić po łyżce stołowej co dwie godziny, a nie trzy razy dziennie po pół szklanki na 30 minut przed posiłkiem. Szczególnie w przypadku colitis ulcerosa, czyli choroby Leśniowskiego-Crohna. Pamiętać należy o systematycznym kładzeniu szczypty, grama soli kłodawskiej na język i ssaniu, jak najdłużej ssać. To jest element poprawiający zakwaszenie i zwiększający wydzielanie pepsyny w żołądku” (czas nagrania 22:20).
Nie, glistnik jaskółcze ziele (Chelidonium majus L.) nie powinien być stosowany w leczeniu schorzeń układu pokarmowego. Wykazuje działanie toksyczne: zawiera wiele alkaloidów – silnie działających związków, których dawki bezpieczne są niewielkie, a ich zawartość zróżnicowana w zależności od rośliny. Dlatego bardzo trudno jest ustalić dawkę bezpieczną dla pacjenta.
Przegląd badań wykazał, że glistnik jaskółcze ziele przyjmowany wewnętrznie może działać hepatotoksycznie, czyli uszkadzająco na wątrobę. To sprawia, że jest składnikiem szczególnie niebezpiecznym dla pacjentów z dolegliwościami ze strony układu pokarmowego, zwłaszcza gdy przyjmują oni preparat bez kontroli dawkowania.
Nie, sól kłodawska nie ma działania terapeutycznego u pacjentów z chorobami układu pokarmowego. Nawet jej deklarowany przez producenta skład wskazuje, że jest ona niemal w całości złożona z chlorku sodu, czyli ze zwykłej soli kuchennej. Pozostałe składniki występują w ilościach śladowych.
Nie należy dążyć do zwiększania wydzielania pepsyny (tu: enzymu żołądkowego, trawiącego białka) u osób z dolegliwościami układu pokarmowego. W przypadku niektórych chorób pepsyna jest jednym z elementów uszkadzających, np. w refluksie przełykowym.
Woda strukturyzowana: nie ma czegoś takiego
Hubert Czerniak stwierdza również:
„Ważna jest odpowiednia woda. W granicach półtora do trzech litrów wody dziennie. Strukturyzowane. Możecie zamrozić wodę, później rozmrażacie, pijecie. Ważne jest wykorzystać też szklankę wody plazmowanej. To jest ta, która jest zdechklasterowana. Kilka cząstek wewnątrz posiada tlen singletonowy i to jest niezbędne do oczyszczania organizmu i wątroby” (czas nagrania 27:53).
Tak, odpowiednie nawodnienie jest istotne dla zdrowia, a woda jest najlepszym płynem gaszącym pragnienie.
Zalecenia dotyczące ilości płynów, które należy codziennie przyjmować, wskazują, że jest to ok. 2-3 litrów. Dotyczy to jednak wszystkich płynów, a zatem również tych obecnych w pożywieniu. W większości przypadków organizm prawidłowo reguluje nawodnienie, sygnalizując konieczność przyjęcia dodatkowej porcji płynów w postaci poczucia pragnienia.
Picie nadmiernych ilości wody (bardzo znaczne przekraczanie rekomendowanej ilości płynów) może być niebezpieczne dla zdrowia.
Nie ma czegoś takiego jak strukturyzowana woda. Woda w stanie płynnym nie utrzymuje żadnej stałej struktury. Tworzące się w niej skupiska (klastry) wynikają z tworzenia się wiązań wodorowych: są one bardzo dynamiczne i utrzymują się w stałym kształcie średnio przez 200 femtosekund (femtosekunda to jedna biliardowa część sekundy). Proces zamrażania nie zmienia tego stanu, bo odzyskawszy stan płynny, woda zachowuje się ponownie tak, jak przed zamrożeniem. Fake newsy dotyczące różnych typów „niezwykłych właściwości” wody (jej pamięci, struktury itp.) są częstym gościem w mediach społecznościowych.
Nie, woda „plazmowana” nie ma żadnych szczególnych właściwości. Deklaracje producentów wskazują, że woda ta charakteryzuje się tym, że rozerwano w niej klastry. Jak wspomniano powyżej — klastry wody rozrywają się i tworzą na nowo samoistnie i nieustannie.
Druga rzekoma cecha tej wody to wysoka zawartość tlenu, zwłaszcza singletowego. Gdyby tak było, to większość tego tlenu wydostałaby się z butelki natychmiast po otwarciu i pozostała część zostałaby uwolniona z żołądka w procesie odbijania.
Gdyby jakaś część tego deklarowanego tlenu (którego obecności nikt nie sprawdza, bo produkt nie jest ani lekiem, ani wyrobem medycznym, ani suplementem) faktycznie pozostała w ustroju, to oznaczałaby dla niego tylko dodatkowe zagrożenie. Tlen jest bardzo reaktywnym pierwiastkiem, zwłaszcza tlen singletowy. Dlatego jego obecność w ustroju wymagałaby od organizmu „walki” z dostarczonymi w ten sposób wolnymi rodnikami.
Lekarstwa z apteki: nie są bardziej niebezpieczne od pseudomedycyny
Kolejne zalecenia Huberta Czerniaka:
„Unikamy lekarstw aptecznych. Zwróćcie uwagę, ile objawów ubocznych mają wszystkie lekarstwa, które kupujecie w aptece – to jest cała litania” (czas nagrania 29:00).
Tak, przyjmowanie leków może się wiązać ze skutkami ubocznymi lub objawami niepożądanymi. Różnica pomiędzy produktami leczniczymi sprzedawanymi w aptekach a preparatami rozprowadzanymi, np. w sklepach internetowych, jest taka, że negatywne oddziaływania tych pierwszych są znane i zbadane. Co więcej, wiemy, jaka jest częstość ich występowania, u jakich pacjentów ryzyko jest większe, z jakimi środkami mogą wchodzić w interakcję.
Preparaty niebędące lekami i niesprzedawane w aptekach mają nieznany, bo niekontrolowany skład, a działania niepożądane i skutki uboczne, które wywołują, nie są podawane na opakowaniu, podobnie jak możliwe interakcje z lekami przyjmowanymi przez pacjenta.
Preparaty ziołowe i Mumio: działanie trudne do ustalenia
Dalsze rady Huberta Czerniaka:
„Stosujecie zioła. Cudownym remedium, które zawiera ponad 60 minerałów, jest Mumio. Rozpuszczacie to w małej ilości wody. Możecie sobie powiedzmy dwie trzy szpatułeczki, które są w tym mumio rozpuścić w tej wodzie i wypić” (czas nagrania 29:20).
To, że preparat jest ziołowy, nie oznacza wcale, że jest lepszy. Przeciwnie, skład ziół trudno jest kontrolować, a zawartość poszczególnych substancji czynnych jest uzależniona od warunków, w jakich rosła roślina.
Mumio to substancja przypominająca smołę, o składzie zbliżonym do kompostu z materii organicznej. Jej deklarowane miejsce pozyskiwania to góry Hindukuszu i Himalajów.
Owszem, tradycje ajurwedyjskie i tradycyjna medycyna indyjska przypisują jej szereg zbawiennych właściwości, jednak obecny stan wiedzy nie potwierdza tego leczniczego oddziaływania. Dotychczasowe testy wykonywane były albo in vitro, albo na zwierzętach, albo na małej grupie ludzi, z której badania nie można wyciągnąć wiążących wniosków.
Pepsyna: nie odmładza
Hubert Czerniak stwierdza też:
„Pepsyna, substancja trawiąca białka w żołądku, powstaje jako nieaktywny pepsynogen. W środowisku kwaśnym żołądka ulega aktywacji. Wchłania się także z przewodu pokarmowego do naczyń. I gdy wchłonie się z jelit do krwiobiegu, wtedy ona działa zabójczo do chorych uszkodzonych komórek. Powoduje odmładzanie komórek” (czas nagrania 30:12).
Aktywna pepsyna nie krąży w naczyniach krwionośnych i nie niszczy uszkodzonych komórek. Pepsyna jest aktywna tylko w bardzo kwaśnym środowisku – w takim, jakie panuje w żołądku. Krew ma pH zbliżone do obojętnego (7,35–7,45), dlatego, nawet gdyby pepsyna wnikała do krwi, byłaby tam nieaktywna.
Carska wódka i kwasy: to nie są leki
Kolejne spostrzeżenia Huberta Czerniaka:
„To prawidłowe zakwaszenie przewodu pokarmowego możemy uzyskać przy użyciu soli kłodawskiej, celtyckiej, himalajskiej – gram na język kilka razy dziennie. Przy pomocy wypijania rozcieńczonego kwasu solnego. Czy używając takich przypraw do zup, do drugich dań, czyli gorzkich, pikantnych substancji. Takich jak pieprz, gorczyca, chrzan, rzodkiew, kolendra, kminek zwyczajny, cynamon, mięta. Ale cudownym gotowcem jest carska wódka” (czas nagrania 34:54).
Spożywanie dodatkowych (niezawartych w pożywieniu) dawek soli nie jest korzystne dla zdrowia, zwłaszcza dla pacjentów ze schorzeniami układu pokarmowego.
Kwas solny, nawet rozcieńczony, nie jest przeznaczony do spożycia, a wewnętrzne stosowanie go jest bardzo niebezpieczne.
Stosowanie wymienionych przypraw nie działa terapeutycznie w schorzeniach układu pokarmowego.
Deklarowany skład „carskiej wódki” to mieszanina kwasów nieorganicznych i organicznych, np. kwasu octowego, a także sok z winogron i kilka innych składników, takich jak woda i miód. Organizm nie potrzebuje tego typu ingerencji, by zachować „prawidłowe zakwaszenie” przewodu pokarmowego. Dążenie kliniczne w schorzeniach, takich jak refluks czy wrzody żołądka, jest odwrotne – zmniejszenie produkcji kwasu solnego w celu złagodzenia dolegliwości objawów.
Enzymy trawienne: nie leczą „starych komórek”
W ostatniej części nagrania Hubert Czerniak podaje:
„Innym sposobem na poprawienie sił żywotnych naszego organizmu, wyeliminowanie starych, chorych komórek, albo zrakowaciałych, jest podawanie enzymów trawiennych” (czas nagrania 36:16).
Nie, podawanie enzymów trawiennych nie ma na celu usuwania „starych, chorych, zrakowaciałych komórek”, lecz usprawnienie procesów trawiennych u pacjentów, którzy tego wymagają: np. w schorzeniach gruczołów trawiennych lub nietolerancji laktozy.
Enzymy trzustkowe: nie należy ich przedawkowywać
Dalsze zalecenia Huberta Czerniaka:
„Pamiętam sytuację, kiedy jeden dentysta w Stanach Zjednoczonych, nie pamiętam nazwiska, opisał swój przypadek, był chory na raka trzustki. Pokierował się logiką i właśnie brał Kreon, nie tylko trzy razy jedną kapsułkę 25 tys. do posiłku, ale kilka razy dziennie między posiłkami. Wtedy enzymy trawiące białka wchłaniają się do krwioobiegu, podobnie jak pepsyna, trawiły ścianę nowotworu i człowiek, który miał przed sobą kilka miesięcy życia, odzyskał zdrowie” (czas nagrania 36:37).
Nie, Kreon, czyli preparat zawierający enzymy trzustkowe, nie leczy raka trzustki, lecz wspomaga trawienie u pacjentów, u których z różnych powodów (usunięcie, stan zapalny, nowotwór) trzustka nie jest w stanie samodzielnie tych enzymów wytworzyć w wystarczających ilościach.
Nie należy przekraczać zalecanych dawek tego preparatu, ponieważ wiąże się to ze zwiększonym ryzykiem skutków ubocznych, takich jak mdłości i wymioty, biegunka, wysypka.
Wprowadzanie w błąd
W trakcie czterdziestoparominutowego nagrania Hubert Czerniak wygłosił kilkadziesiąt twierdzeń, które nie są zgodne z obecnym stanem wiedzy medycznej. Szczególnie niebezpieczne są te rady, w których nakłania pacjentów do rezygnacji z konwencjonalnych metod leczenia na rzecz nieskutecznych, nieprzetestowanych, a niekiedy niebezpiecznych specyfików niebędących lekami.
Wspieraj niezależność!
Wpłać darowiznę i pomóż nam walczyć z dezinformacją, rosyjską propagandą i fake newsami.

*Jeśli znajdziesz błąd, zaznacz go i wciśnij Ctrl + Enter