Sprawdzamy wypowiedzi polityków i osób publicznych pojawiające się w przestrzeni medialnej i internetowej. Wybieramy wypowiedzi istotne dla debaty publicznej, weryfikujemy zawarte w nich informacje i przydzielamy jedną z pięciu kategorii ocen.
Antybiotyki w leczeniu COVID-19. Dlaczego nie należy ich stosować?
Antybiotyki w leczeniu COVID-19. Dlaczego nie należy ich stosować?

Doskonale wiemy, że ten wirus w sytuacji gdy nie ma leczenia, a są objawy, atakuje szybko płuca i oskrzela osłabionego organizmu. Wówczas trzeba podać antybiotyk, ale nie za osiem dni, tylko natychmiast.
- Antybiotyki nie leczą wirusów i działają jedynie na bakterie. Środki takie jak azytromycyna okazały się nieskuteczne w leczeniu COVID-19. Wypowiedź Rafała Piecha oceniamy więc jako fałszywą.
- Przyjmowanie antybiotyków bez konkretnej przyczyny medycznej jest nieodpowiedzialne. Prowadzi przede wszystkim do narastania oporności bakterii na antybiotyki, a także efektów niepożądanych.
- Antybiotyk można zastosować, dopiero gdy zakażeniu koronawirusem SARS-CoV-2 towarzyszy infekcja bakteryjna. Według dostępnych danych odsetek takich przypadków nie przekracza 8 proc. Mimo to pacjenci z COVID-19 są podatni na wtórne infekcje bakteryjne.
Rafał Piech o leczeniu COVID-19
Prezydent Siemianowic Śląskich i współzałożyciel ruchu Polska Jest Jedna zasłynął w ostatnim czasie z głoszenia nieprawdziwych teorii na temat szczepień i pandemii COVID-19. Wysyp fałszywych informacji z jego strony miał miejsce w wywiadzie udzielonym portalowi Do Rzeczy pod koniec grudnia ub.r.
Do tej pory sprawdziliśmy trzy wypowiedzi pochodzące z tej rozmowy. Z analizami możesz zapoznać się tutaj, tutaj oraz tutaj.
Rafał Piech zapytany przez dziennikarza Do Rzeczy o przepis na zakończenie pandemii wskazał, że kluczowym rozwiązaniem powinno być stosowanie antybiotyków. Według polityka, jeśli wirus atakuje organizm, natychmiast należy podać antybiotyk. Stwierdzenie to kłóci się jednak z wiedzą naukową.
Antybiotyki nie działają na wirusy
Antybiotyki to leki przydatne w leczeniu infekcji bakteryjnych, a nie wirusowych. Z tego powodu nie będą one skuteczne w leczeniu COVID-19, który jest infekcją wirusową.
W październiku 2021 roku ukazał się przegląd 11 badań dotyczących stosowania antybiotyku azytromycyna w leczeniu COVID-19. Autorzy wskazują, że leczenie tą substancją przez 28 dni nie zmniejsza ryzyka zgonu. Azytromycyna nie wpływa również ani na poprawę, ani na pogorszenie stanu pacjentów w umiarkowanym i ciężkim stanie.
Identyczne wnioski na temat tej substancji płyną z przeglądu dokonanego przez Agencję Oceny Technologii Medycznych i Taryfikacji. Instytucja informuje, że:
„Dostępne badania nie wskazują na korzyści ze stosowania antybiotyków w COVID-19 u pacjentów bez zakażenia bakteryjnego. Niepotrzebne stosowanie antybiotyków naraża na wystąpienie infekcji grzybiczych”.
Antybiotyki stosuje się w powikłaniach bakteryjnych, jeśli wystąpią one w przebiegu COVID-19. Odpowiedź na pytanie o częstotliwość takich sytuacji nie jest jednak jednoznaczna.
Bakterie również stanowią zagrożenie w czasie pandemii
Zgodnie z danymi brytyjskiego National Institute for Health and Care Excellence (NICE) infekcje bakteryjne występują u mniej niż 8 proc. chorych na COVID-19, a u osób hospitalizowanych odsetek ten nie przekracza 0,1 proc. (dane z marca 2021 roku).
Z drugiej strony amerykańskie Centra ds. Kontroli i Prewencji Chorób (CDC) wskazują, że pacjenci z COVID-19 są podatni na wtórne infekcje bakteryjne. Dotyczy to zwłaszcza osób hospitalizowanych, które infekcje łapią podczas pobytu w szpitalu.
Nie wynika to jednak z samej istoty koronawirusa SARS-CoV-2, a faktu, że pandemia odwróciła uwagę od innych chorób. Szpitale doświadczają braków kadrowych, większej liczby chorych pacjentów oraz trudności we wdrażaniu praktyk kontroli zakażeń.
Obciążenia te mogą utrudnić monitorowanie drobnoustrojów odpornych na antybiotyki i spowalniać proces badań przesiewowych (np. w kierunku rzeżączki).
Przed stosowaniem antybiotyków przestrzega również Światowa Organizacja Zdrowia (WHO).

Źródło: https://www.who.int/emergencies/diseases/novel-coronavirus-2019/advice-for-public/myth-busters#antibiotics
Antybiotyki i koronawirus? Więcej szkody niż pożytku
Nie zmienia to faktu, że bez stwierdzonej infekcji bakteryjnej towarzyszącej zakażeniu koronawirusem SARS-CoV-2 antybiotyk nie pomoże w zwalczeniu COVID-19.
Przyjmowanie antybiotyków bez konkretnej przyczyny medycznej jest nieodpowiedzialne. Środki te można uzyskać jedynie na receptę i tylko w konkretnych wskazaniach medycznych. Ważne jest również odpowiednie dawkowanie i właściwy czas kuracji.
Prof. Hanan H. Balkhy wskazuje, że nadużywanie antybiotyków może doprowadzić do sytuacji, w której się na nie uodpornimy i przestaną one odpowiednio działać. – Jesteśmy już w erze, którą nazywamy erą poantybiotykową, w której niektóre z naszych najpowszechniejszych i najsilniejszych antybiotyków nie są już skuteczne – przekonuje ekspertka.
Dzieje się tak, ponieważ bakterie rozwijają oporność, gdy przestają być hamowane lub zabijane przez dany antybiotyk. Niewłaściwe stosowanie antybiotyków sprzyja powstawaniu i rozprzestrzenianiu bakterii, które w ostatnim czasie stają się coraz bardziej oporne na kluczowe antybiotyki. Ogranicza to możliwości leczenia ciężkich infekcji.
Należy również pamiętać, że antybiotyki mogą wywoływać nieprzyjemne skutki uboczne, przede wszystkim dla układu trawiennego czy skóry. Jak informuje Naczelna Izba Aptekarska: „Działanie antybiotyku skierowane jest nie tylko na patogen wywołujący zakażenie, ale również na inne bakterii stanowiące naturalną florę fizjologiczną organizmu”.
Antybiotyki stosowane mimo to
Jak wskazuje CDC, w amerykańskich szpitalach wzrosło stosowanie niektórych antybiotyków, takich jak azytromycyna i ceftriakson, które są często stosowane w leczeniu infekcji dróg oddechowych. Prawdopodobnie wynika to z trudności w odróżnieniu COVID-19 od zapalenia płuc wywołanego przez bakterie po tym, jak pacjent przybywa do szpitala, a nie ma jeszcze wykonanego testu.
W celu ułatwienia rozpoznania zapalenia płuc spowodowanego innym patogenem niż SARS-CoV-2 (grzybem, bakterią lub innym wirusem) i przed podjęciem decyzji o rozpoczęciu antybiotykoterapii zaleca się wykonanie określonych badań, m.in. morfologii krwi czy badania RTG.
Nadużywanie antybiotyków sprawia, że przestają działać
Kolejnym problemem związanym z nadużywaniem antybiotyków jest tzw. antybiotykoodporność i lekoodporność. Z powodu nadmiernego korzystania z antybiotyków w sytuacjach tego niewymagających sprawiamy, że powoli przestają one być skuteczną bronią przeciwko bakteriom.
Z powodu tzw. presji selekcyjnej bakterie zaczęły tworzyć systemy pozwalające omijać zabójcze działanie antybiotyków. Innymi słowy – bakterie zaczynają się bronić, a im częściej korzystamy z antybiotyków, tym lepiej mogą się one do nich adaptować. Co ciekawe, bakterie rozwijają się nie tylko dzięki mutacjom, ale także poprzez przekazywanie sobie nawzajem genów odporności.
Według opublikowanego w 2014 roku raportu „Antimicrobial Resistance: Tackling a crisis for the health and wealth of nations” („Antybiotykoodporność: w walce z kryzysem dla zdrowia i dobrobytem narodów”) do roku 2050 obecne na rynku antybiotyki nie będą nas już skutecznie chronić przed śmiertelnymi chorobami, co może zaowocować nawet 10 mln zgonów rocznie.
Raport spotkał się z krytyką innych badaczy, którzy stwierdzili, że liczba „10 mln potencjalnych zgonów” nie została poparta wystarczającymi faktami. Nie zmienia to faktu, że problem oporności bakterii wzrasta z roku na rok.
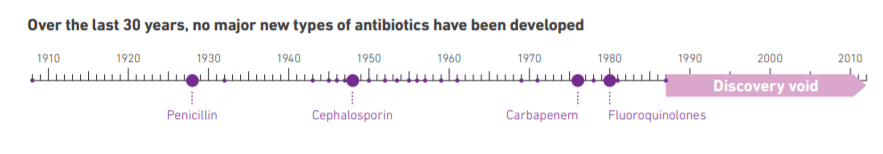
Nowych antybiotyków jak na lekarstwo
Według stanowiska Światowej Organizacji Zdrowia pomiędzy 1980 a 2014 rokiem nie wynaleziono żadnego nowego znaczącego typu antybiotyku. Równocześnie natomiast spada skuteczność znanych już nam specyfików. Zdaniem WHO zbliżamy się do „ery postantybiotykowej”.
W 2015 zastój minął, między innymi dzięki naukowcom z Massachusetts, którzy odkryli tejksobaktynę – substancję zwalczającą m.in. gruźlicę, posocznicę i zakażenia wywołane przez gronkowca złocistego. Dwa lata później badaczom z Kalifornii udało się stworzyć skuteczny analog wankomycyny, używany do walki z MRSA (szczepy gronkowca oporne na metycylinę).
Jak jednak podkreślają popularyzatorzy nauki z portalu Crazy Nauka (ambasadorzy naszej kampanii „Nie bądź botem. Włącz myślenie”), kolejne antybiotyki jest coraz trudniej zsyntetyzować, a problem ten będzie narastał.
Wspieraj niezależność!
Wpłać darowiznę i pomóż nam walczyć z dezinformacją, rosyjską propagandą i fake newsami.

*Jeśli znajdziesz błąd, zaznacz go i wciśnij Ctrl + Enter