Obalamy fałszywe informacje pojawiające się w mediach społecznościowych oraz na portalach internetowych. Odwołując się do wiarygodnych źródeł, weryfikujemy najbardziej szkodliwe przykłady dezinformacji.
Zachorowania na raka szyjki macicy w Australii i szczepienia na HPV – co mówią dane?
W mediach społecznościowych pojawiają się zmanipulowane doniesienia na temat szczepień przeciw HPV. Według nich szczepienia wprowadzone w Australii w 2007 roku są nieskuteczne. W naszym tekście wyjaśniamy, jaka jest prawda.

fot. Facebook / Modyfikacje: Demagog
Zachorowania na raka szyjki macicy w Australii i szczepienia na HPV – co mówią dane?
W mediach społecznościowych pojawiają się zmanipulowane doniesienia na temat szczepień przeciw HPV. Według nich szczepienia wprowadzone w Australii w 2007 roku są nieskuteczne. W naszym tekście wyjaśniamy, jaka jest prawda.
ANALIZA W PIGUŁCE
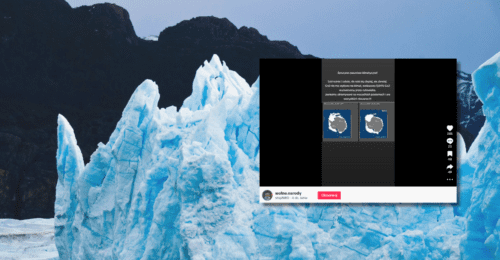
- Na Facebooku krąży plakat o treści: „w Polsce, jako przykład skuteczności i bezpieczeństwa szczepionek przeciw HPV w walce z rakiem szyjki macicy stawia się Australię. Tymczasem oficjalne australijskie statystyki wskazują, że liczba zachorowań na raka szyjki macicy od rozpoczęcia programu szczepień w 2006-2018 r. nie tylko nie spadła, ale nawet nieznacznie wzrosła”.
- Te dane są wyrwane z kontekstu. Szczepienie przeciw HPV wprowadzono w Australii w 2007 roku. Jak podaje ACS, średni wiek osoby, u której wykrywa się ten rodzaj raka, to ok. 50 lat. Oznacza to, że pełna ocena skuteczności szczepień będzie możliwa dopiero po upływie dłuższego czasu, ale już teraz widać wiele pozytywnych efektów u osób zaszczepionych.
- Raport australijskich władz wskazuje, że już po pierwszych pięciu latach od wprowadzenia powszechnych szczepień przeciw HPV liczba przypadków raka szyjki macicy w Australii u zaszczepionych była ponad dwa razy mniejsza niż u niezaszczepionych (s. 85).
W ostatnich dniach w mediach trwa dyskusja (1, 2, 3) na temat szczepień przeciw HPV dla dzieci w wieku 9–14 lat w szkołach. Wśród wielu przekazów pojawiają się również zmanipulowane informacje, które próbują zniechęcić ludzi do szczepień. Jednym z przykładów takich przekazów jest rozpowszechniany w sieci plakat promocyjny kontrowersyjnego Polskiego Stowarzyszenia Niezależnych Naukowców i Lekarzy (PSNLiN), które od czasów pandemii COVID-19 szerzy wiadomości niezgodne z wiedzą medyczną (1, 2, 3).
Na plakacie autorstwa PSNLiN przedstawiono wizerunek Doroty Sienkiewicz – lekarki, która w 2022 roku została na rok zawieszona w prawach wykonywania zawodu ze względu na rozpowszechnianie tez niezgodnych z aktualną wiedzą medyczną w kontekście szczepień. Obok dołączono krótki cytat o treści [pisownia oryginalna]: „oficjalne australijskie statystyki wskazują, że liczba zachorowań na raka szyjki macicy od rozpoczęcia programu szczepień w 2006-2018 r. nie tylko nie spadła, ale nawet nieznacznie wzrosła”.

Źródło: Facebook.com, 03.09.2024
Tylko ten jeden wpis uzyskał ponad 600 reakcji i ponad 400 udostępnień, a podobnych było więcej (np. 1, 2, 3, 4). W sekcji komentarzy internauci pisali m.in. [pisownia oryginalna]: „Matki ,nie krzywdźcie swoich dzieci! Nie sczepcie tym syfem..” oraz „Najgorsze jest to, że matki ciągną na te szczepienia swoje małoletnie córki myśląc, że ratują ich zdrowie…” – co wskazuje na to, że uwierzyli w przekaz.
Jak należy interpretować dane na temat szczepień przeciw HPV w Australii?
Takie zaprezentowanie danych pomija bardzo istotny kontekst związany z zakażeniem HPV oraz z czasem, jaki musi upłynąć od zakażenia do rozwoju nowotworu. Internauci mogą przez to odnieść błędne wrażenie, że szczepionki przeciw HPV nie działają, co nie jest zgodne z prawdą.
Powszechne szczepienia przeciw HPV wprowadzono w Australii w 2007 roku – w interpretacji danych to bardzo istotna informacja, ponieważ ewentualny nowotwór spowodowany HPV pojawia się wiele lat po zakażeniu. Według Światowej Organizacji Zdrowia (WHO) nowotwór szyjki macicy rozwija się po skutecznym zainfekowaniu ok. 15–20 lat. Jak podaje American Cancer Society (ACS), średni wiek u osoby, u której wykrywa się ten typ raka, to ok. 50 lat. Ponadto aż jedna piąta diagnoz następuje u kobiet w wieku powyżej 65. roku życia.
Pierwsze dwunastolatki w Australii, które otrzymały refundowane szczepienia przeciw HPV w 2007 roku, osiągną wiek 50 lat w 2045 roku. W konsekwencji pełna ocena skuteczności szczepień wymaga długiego czasu, ale już teraz można zaobserwować wiele korzyści związanych z ich zastosowaniem.
Korzyści ze szczepień przeciw HPV w Australii są już widoczne
Raport pt. „Analysis of cervical cancer and abnormality outcomes in an era of cervical screening and HPV vaccination in Australia” wskazuje, że już po pierwszych pięciu latach od wprowadzenia powszechnych szczepień przeciw HPV liczba przypadków raka szyjki macicy u osób zaszczepionych była ponad dwa razy mniejsza niż u osób niezaszczepionych (w pierwszej grupie było to 2,5 przypadków na 100 tys. osób, a w drugiej: 5,9 przypadków na 100 tys., s. 85).
„Australia jest światowym liderem w wykazywaniu korzyści ze szczepień przeciwko HPV. Wiele badań wykazało duże spadki w liczbie zachorowań zarówno brodawek narządów płciowych, jak i przedrakowych zmian szyjki macicy u młodych Australijek objętych naszym programem szczepień. Ponieważ rozwój raka zazwyczaj trwa wiele lat od momentu pierwszego zakażenia HPV, wpływ ten będzie jeszcze większy w nadchodzących latach”.
Dlaczego naukowcy uważają szczepienie przeciw HPV za ważne?
HPV to wirus brodawczaka ludzkiego, który może zainfekować komórki skóry i błony śluzowej. Do zakażenia HPV dochodzi w trakcie kontaktu bezpośredniego, w tym kontaktu skóry ze skórą lub z błoną śluzową. Większość ludzi zakazi się HPV w ciągu swojego życia.
Istnieje ponad 100 znanych genotypów HPV, przy czym większość infekcji mija samoistnie bez wywoływania widocznych objawów. Jednak zachorowania na niektóre typy HPV mogą prowadzić do rozwoju nowotworów, np. raka szyjki macicy, narządów płciowych, głowy lub szyi. Zastosowanie szczepień przeciw HPV jest zgodne z aktualną wiedzą medyczną, a oficjalne rekomendacje odpowiadają bieżącym potrzebom związanym z zapobieganiem zachorowaniom.
„Co najmniej 13 z ponad 100 znanych genotypów HPV może powodować raka szyjki macicy i jest związanych z innymi nowotworami, np. odbytu, narządów płciowych oraz rakiem głowy i szyi. Dwa najczęstsze genotypy »wysokiego ryzyka « (HPV 16 i 18) powodują ok. 70 proc. wszystkich przypadków raka szyjki macicy. Szacuje się, że w 2002 roku HPV spowodował prawie pół miliona przypadków i 250 tys. zgonów z powodu raka szyjki macicy, z czego około 80 proc. miało miejsce w krajach rozwijających się”.
Rekomenduje się, by szczepienia przeciw HPV podawać w młodym wieku, ponieważ wtedy są one skuteczniejsze. Jak wyjaśniono w krótkim filmie opublikowanym na kanale American Academy of Pediatrics, dzieci w wieku 9–12 lat produkują więcej przeciwciał po szczepieniu przeciw HPV niż osoby starsze.
Wspieraj niezależność!
Wpłać darowiznę i pomóż nam walczyć z dezinformacją, rosyjską propagandą i fake newsami.

*Jeśli znajdziesz błąd, zaznacz go i wciśnij Ctrl + Enter